MAKALAH SEMINAR HASIL KEPERAWATAN MEDIKAL BEDAH DENGAN KASUS FRAKTUR TIBIA DEKSTRA DENGAN TREND DAN ISSUE PROTOKOL ERAS (ENHANCED RECOVERY AFTER SURGERY) DI RUANG OKA RUMAH SAKIT PUTRA WASPADA TULUNGAGUNG TAHUN 2021
Disusun Oleh :
Kelompok 1
|
Achmad Fatchur R |
A3R21001 |
Dimas Ilham I.M. |
A3R21011 |
|
Aditya Sukma H. |
A3R21002 |
Dinda Saputri |
A3R21012 |
|
Anang Prasetiyo E. |
A3R21003 |
Elika Mardiana |
A3R21013 |
|
Anggun Sandia S. |
A3R21004 |
Elza Rosy P. |
A3R21014 |
|
Aprilatul Naimah |
A3R21005 |
Faiz Ilhami |
A3R21062 |
|
Arinda Sri S. |
A3R21060 |
Faris Nassirudin |
A3R21015 |
|
Aulin Mei D. |
A3R21006 |
Faurina Risky S. |
A3R21016 |
|
Ayang Nanda S. |
A3R21007 |
Fiki Hesti Eni |
A3R21017 |
|
Boyke Dimas A. |
A3R21008 |
Gusti Maharani A. |
A3R21018 |
|
Chania Widi A. |
A3R21061 |
Habib Tri Putra P. |
A3R21019 |
|
Desy Nur Aini |
A3R21009 |
Ikhwal Agil S. |
A3R21020 |
|
Dhea Ananda |
A3R21010 |
|
|
PROGAM STUDI
PROFESI NERS
SEKOLAH TINGGI
ILMU KESEHATAN
“HUTAMA ABDI
HUSADA”
TULUNGAGUNG
2022
LEMBAR PENGESAHAN
MAKALAH
SEMINAR HASIL KEPERAWATAN MEDIKAL BEDAH
DENGAN
KASUS FRAKTUR TIBIA DEKSTRA DENGAN TREND DAN ISSUE PROTOKOL ERAS (ENHANCED RECOVERY AFTER SURGERY)
DI
RUANG OKA RUMAH SAKIT PUTRA WASPADA
TULUNGAGUNG
TAHUN
2021
Telah disahkan pada,
Hari :
Tanggal :
|
|
|
|
Pembimbing I |
Pembimbing II |
|
Dwi
Retnowati, S.Kep, Ners, M.Kes (NIDN.07-1302-8404) |
Angga Miftakhul N.,
S.Kep, Ners, M.Kep (NIP.
196708261995031001) |
KATA
PENGANTAR
Puji syukur penulis
panjatkan kehadirat Allah SWT, karena atas segala berkat rahmat dan
hidayah-Nya, penulis dapat menyelesaikan “Makalah
Seminar Hasil Keperawatan Medikal Bedah dengan Kasus Fraktur Tibia Dekstra
dengan Trend dan Issue Protokol Eras (Enhanced Recovery After Surgery)
di Ruang OKA Rumah Sakit Putra Waspada Tulungagung Tahun 2021” dengan tepat waktu.
Makalah ini kami susun sebagai salah satu persyaratan untuk
melengkapi tugas Profesi Ners STIKes Hutama Abdi Husada Tulungagung.
selanjutnya kami mengucapkan terimakasih banyak atas kerjasamanya dan dukungan
semua pihak diantaranya:
- Bapak Dr. H. Yitno, S.Kp, M.Pd, selaku Ketua STIKes
“Hutama Abdi Husada” Tulungagung yang telah
memberikan bimbingan dan pengarahan dalam penyusunan Proposal Penelitian
ini.
- Ibu
Eny Masruroh S.Kep,Ns M.Kep, selaku Ketua Program Studi Profesi Ners
STIKes Hutama Abdi Husada Tulungagung.
- Ibu
Dwi Retnowati, S.Kep, Ners, M.Kes selaku pembimbing I yang telah memberikan bimbingan dan
pengarahan dalam penyusunan Makalah Seminar Hasil Keperawatan Medikal
Bedah ini.
- Bapak
Angga Miftakhul Nizar, S.Kep, Ners, M.Kep selaku pembimbing II yang telah memberikan bimbingan dan
pengarahan dalam penyusunan Makalah Seminar Hasil Keperawatan Medikal
Bedah ini.
- Bapak/Ibu
Dosen berserta staf/karyawan STIKes “Hutama Abdi Husada” Tulungagung yang
telah memberikan pertimbangan, bimbingan, pengarahan.
- Staf
perpustakaan STIKes Hutama Abdi Husada Tulungagung yang telah menyediakan
sumber pustaka dalam penyusunan makalah ini.
- Teman-teman
seperjuangan yang telah memberikan bantuan, dorongan serta motivasi dalam
penyusunan Makalah Seminar Hasil Keperawatan Medikal Bedah ini .
Kami menyadari bahwa dalam penyusunan laporan ini
masih jauh dari kata sempurna.oleh karena itu, kami mengharap kritik dan saran
yang bersifat membangun demi kesempurnaan penyusunan laporan.
Tulungagung, 13 Mei 2022
Kelompok
1
DAFTAR
ISI
LEMBAR
PENGESAHAN .......................................................................... i
KATA
PENGANTAR ................................................................................... ii
DAFTAR
ISI .................................................................................................. iv
BAB I PENDAHULUAN
..... A. Latar Belakang ..................................................................................... 1
..... B. Rumusan Masalah ................................................................................ 2
..... C. Tujuan ................................................................................................... 2
..... D. Manfaat ................................................................................................. 3
BAB II TINJAUAN TEORI
..... A. Definisi ................................................................................................. 4
..... B. Etiologi ................................................................................................. 4
..... C. Manifestasi Klinis ................................................................................. 5
..... D. Klasifikasi ............................................................................................. 5
..... E. Komplikasi ............................................................................................ 8
..... F. Penatalaksanaan Medis ......................................................................... 9
..... G. Pemeriksaan Penunjang ........................................................................ 10
..... H. Pathway ................................................................................................ 11
..... I. Konsep Asuhan Keperawatan ................................................................ 12
BAB III TINJAUAN KASUS ......................................................................... 30
BAB IV PEMBAHASAN
..... A. Trend dan Issue Keperawatan .............................................................. 49
..... B. Protokol ERAS sebagai Trend dan Issue Keperawatan
Bedah ............ 49
BAB V KESIMPULAN DAN
SARAN
..... A. Kesimpulan ........................................................................................... 66
..... B. Saran ..................................................................................................... 67
DAFTAR
PUSTAKA .................................................................................... 68
BAB
I
PENDAHULUAN
A.
Latar
Belakang
Fraktur tibia adalah terputusnya hubungan tulang tibia
yang disebabkan oleh cedera dari trauma langsung yang mengenai kaki (Muttaqin,
2013). Pada pasien fraktur harus diusahakan kembali keaktivitas biasa sesegera
mungkin. Penyembuhan fraktur dan pengembalian kekuatan penuh dan mobilitas
mungkin memerlukan waktu sampai berbulan-bulan. Masalah yang sering muncul pada
pasien fraktur adalah nyeri, hambatan mobilitas fisik dan resiko infeksi
(Smeltzer & Bare 2002).
Menurut World Health Organization (WHO) 2018,
banyaknya kasus fraktur di sebabkan karena cidera. Cidera terjadi karena
kecelakaan lalu lintas di jalan raya dan menyebabkan kematian sebanyak 1,25
juta orang di seluruh dunia pada tahun 2013 dan terluka hingga 50 juta orang.
Tingkat kematian karena cidera lalu lintas dijalan raya adalah sebanyak 2,6
kali lebih tinggi di negara-negara berpenghasilan rendah (24,1 kematian per
100.000 penduduk) dari pada di negara-negara berpenghasilan tinggi (9,2
kematian per 100.000 penduduk).
Berdasarkan Hasil Riset Kesehatan Dasar (RISKESDAS)
menyatakan bahwa pravelensi kejadian kecelakaan cidera akibat kecelakaan lalu
lintas dengan mengendarai sepeda motor sebanyak 72.2 %, dan kecelakaan lalu
lintas yang sedang menegendarai motor di Sumatera Barat sebanya 31.3 %,
sedangkan proporsi bagian tubuh yang terkena cidera paling tinggi adalah
anggota gerak bawah sebanyak 67.9 %. (RISKESDAS, 2018).
Fraktur dapat menyebabkan komplikasi, morbiditas yang
lama dan juga kecacatan apabila tidak mendapatkan penanganan yang baik (Padila,
2012). Komplikasi yang timbul akibat fraktur antara lain perdarahan, cedera
organ dalam, infeksi luka, emboli lemak dan sindroma pernafasan. (Desiartama &
Aryana, 2017). Salah satu penatalaksanaan fraktur adalah dengan pembedahan. Konsep
pemulihan bedah yang cepat termasuk menggunakan protokol optimasi multimodal
perioperatif melalui pendidikan pra operasi sampai dengan post operasi dengan
konsep bedah ERAS
(Enhanced Recovery
After Surgery) seperti yang diusulkan Kehlet, seorang ahli
bedah Denmark pada tahun 2001. ERAS menggunakan protokol optimasi multimodal
pada periode perioperatif melalui pendidikan pra-operasi, pereda nyeri
intraoperasi, pelestarian termal, awal ambulasi pasca operasi, dan mengurangi
perdarahan. Serangkaian tindakan tersebut untuk mengoptimalakan protokol bedah
dengan tujuan mengurangi komplikasi, mengurangi rasa sakit, mempersingkat masa
rawat inap, mengurangi biaya rawat inap, dan memungkinkan pasien untuk kembali
hidup, dan pulih secepat mungkin.
Dari
uraian diatas tentang kejadian fraktur maka penulis tertarik untuk mengangkat
kasus fraktur tibia dekstra dengan trend dan issue protokol ERAS (Enhanced Recovery After Surgery) untuk
dijadikan kasus seminar kasus keperawatan medical bedah.
B.
Rumusan
Masalah
1. Apa
definisi fraktur ?
2. Apa
etiologi/ penyebab fraktur ?
3. Apa
manifestasi klinis fraktur ?
4. Apa
klasifikasi fraktur ?
5. Apa
komplikasi dari fraktur ?
6. Bagaimana
penatalaksanaan fraktur ?
7. Bagaimana
pemeriksaan penunjang fraktur ?
8. Bagaimana
pathway fraktur ?
9. Bagaimana
konsep asuhan keperawatan pada pasien fraktur?
10. Bagaimana
penerapan asuhan keperawatan pada pasien fraktur tibia ?
11. Bagaimana
trend dan issu pada keperawatan bedah?
C.
Tujuan
1. Tujuan
Umum
Setelah
menyelesaikan proses asuhan keperawatan ini, mahasiswa mampu mengintegrasikan
konsep dasar keperawatan dan proses keperawatan dalam memberikan pelayanan dan
asuhan keperawatan kasus fraktur tibia juga mengetahui trend dan issu
keperawatan bedah.
2. Tujuan
Khusus
Setelah
menyelesaikan proses asuhan keperawatan mahasiswa mampu:
a. Memahami
konsep asuhan keperawatan pada pasien fraktur tibia.
b. Mampu
mengkaji pasien fraktur tibia.
c. Mampu
menegakkan diagnosa keperawatan
d. Mampu
menyusun rencana keperawatan
e. Mampu
mengimplementasikan keperawatan
f. Mampu
mengevaluasi keperawatan
g. Mampu
mengetahui tren dan issu keperawatan bedah.
D.
Manfaat
1. Bagi
Struktur Rumah Sakit
Sebagai bahan masukan dan
evaluasi yang diperlukan dalam pelaksanaan praktek pelayanan keperawatan
khususnya pada keperawatan medical bedah pada kasus fraktur tibia.
2. Bagi
Instansi Akademi
Sebagai
bahan masukan dalam kegiatan proses belajar
mengajar tentang asuhan keperawatan medical bedah kasus fraktur sebagai
acuan bagi praktek mahasiswa keperawatan.
3. Bagi
penulis
Sebagai
sarana dan alat dalam memperoleh pengetahuan dan pengalaman khususnya dibidang keperawatan
medical bedah khususnya kasus fraktur tibia.
4. Bagi
Pembaca
Sebagai
sarana untuk menambah pengetahuan tentang asuhan keperawatan medical bedah
dengan kasus fraktur tibia dan trend issu keperawatan bedah.
BAB
II
TINJAUAN
TEORI
A. Definisi Fraktur
Definisi Fraktur merupakan rusaknya kontinuitas
struktur tulang yang menyebabkan pergeseran fragmen tulang hingga deformitas. Pada
luka fraktur dan luka insisi dapat terjadi edema dan nyeri yang mengakibatkan
keterbatasan lingkup gerak sendi,dan keterbatasan klien dalam menumpu berat
badannya sehingga seringkali klien mengalami gangguan mobilitas fisik (Çelik et
al., 2018).
Tibia adalah dua tulang panjang yang terletak di kaki
bagian bawah. Tibia adalah tulang yang lebih besar di bagian dalam, Tibia jauh
lebih tebal tulang ini penahan berat utama keduanya.
Fraktur Tibia ditandai sebagai berenergi rendah atau
berenergi tinggi. Fraktur berenergi rendah, tidak diletakkan (sejajar),
kadang-kadang disebut fraktur balita, terjadi akibat jatuh ringan dan cedera
puntir. Fraktur berenergi tinggi, seperti yang disebabkan oleh kecelakaan mobil
serius atau jatuh besar, lebih sering terjadi pada anak yang lebih besar. (John
Hopkins Medicine, 2019).
B. Etiologi
Fraktur dapat disebabkan oleh beberapa faktor
diantaranya adalah cidera, stress, dan melemahnya tulang akibat abnormalitas
seperti fraktur patologis (Apleys & Solomon, 2018).
Menurut Purwanto (2016) Etiologi/ penyebab terjadinya
fraktur adalah :
- Trauma langsung Terjadi benturan pada tulang yang menyebabkan
fraktur
- Trauma tidak langsung Tidak terjadi pada tempat benturan tetapi
ditempat lain,oleh karena itu kekuatan trauma diteruskan oleh sumbu tulang
ke tempat lain.
- Kondisi patologis Terjadi karena penyakit pada tulang (degeneratif
dan kanker tulang).
C.
Manifestasi Klinis
Manifestasi klinis menurut UT Southwestern Medical
Center(2016) adalah nyeri, hilangnya fungsi, deformitas/perubahan bentuk,
pemendekan ekstermitas, krepitus, pembengkakan lokal, dan perubahan warna.
1.
Nyeri
terus menerus akan bertambah beratnya sampai fragmen tulang diimobilisasi.
Spasme otot yang menyertai fraktur merupakan bentuk bidai alamiah yang
dirancang untuk meminimalkan gerakan fragmen tulang.
2.
Setelah
terjadi fraktur bagian yang tidak dapat digunakan cenderung bergerak secara
alamiah (gerakan luar biasa) membukanya tetap rigid seperti normalnya.
Pergeseran fragmen pada fraktur lengan atau tungkai menyebabkan deformitas
(terlihat maupun teraba) ekstermitas dapat diketahui dengan membandingkan
ekstermitas normal. Ekstermitas tidak dapat berfungsi dengan baik karena fungsi
normal otot tergantung pada integritas tempat melengketnya otot.
3.
Pada
fraktur panjang, terjadi pemendekan tulang yang sebenarnya karena kontraksi
otot yang melekat pada atas dan bawah tempat fraktur. Fragmen sering saling
melengkapi satu sama lain sampai 2,5 sama 5 cm (1 sampai 2 inchi).
4.
Saat
ekstermitas diperiksa dengan tangan, teraba adanya derik tulang yang dinamakan
krepitusakibat gesekan antara fragmen 1 dengan yang lainnya (uji krepitus dapat
mengakibatkan kerusakan jaringan lunak yang lebih berat).
5.
Pembengkakan
dan perubahan warna lokal pada kulit dapat terjadi sebagai akibat trauma dan
perdarahan yang mengikuti fraktur. Tanda ini baru terjadi setelah beberapa jam
atau hari setelah terjadi cidera.
D.
Klasifikasi
Klasifikasi Menurut Sulistyaningsih (2016),
berdasarkan ada tidaknya hubungan antar tulang dibagi menjadi :
1) Fraktur Terbuka
Adalah patah tulang yang menembus kulit dan memungkinkan
adanya hubungan dengan dunia luar serta menjadikan adanya kemungkinan untuk
masuknya kuman atau bakteri ke dalam luka. Berdasarkan tingkat keparahannya
fraktur terbuka dikelompokkan menjadi 3 kelompok besar menurut klasifikasi
(Gustillo dan Anderson, 2015) yaitu:
a. Derajat I Kulit terbuka <1 cm,
biasanya dari dalam ke luar, memar otot yang ringan disebabkan oleh energy
rendah atau fraktur dengan luka terbuka menyerong pendek.
b. Derajat II Kulit terbuka >1 cm tanpa kerusakan
jaringan lunak yang luas, komponen penghancuran minimal sampai sedang, fraktur
dengan luka terbuka melintang sederhana dengan pemecahan minimal.
c. Derajat III Kerusakan jaringan lunak yang lebih luas,
termasuk otot, kulit, dan struktur neurovaskuler, cidera yang disebabkan oleh
energi tinggi dengan kehancuran komponen tulang yang parah.
a)
Derajat
IIIA Laserasi jaringan lunak yang luas, cakupan tulang yang memadai, fraktur
segmental, pengupasan periosteal minimal.
b)
Derajat
IIIB Cidera jaringan lunak yang luas dengan pengelupasan periosteal dan paparan
tulang yang membutuhkan penutupan jaringan lunak; biasanya berhubungan dengan
kontaminasi masif.
c)
Derajat
IIIC Cidera vaskular yang membutuhkan perbaikan (Kenneth et al., 2015).
2) Fraktur Tertutup
Adalah patah tulang yang tidak mengakibatkan robeknya
kulit sehingga tidak ada kontak dengan dunia luar. Fraktur tertutup
diklasifikasikan berdasarkan tingkat kerusakan jaringan lunak dan mekanisme
cidera tidak langsung dan cidera langsung antara lain:
a. Derajat 0 : Cidera akibat kekuatan yang tidak langsung dengan
kerusakan jaringan lunak yang tidak begitu berarti.
b. Derajat 1 : Fraktur tertutup yang disebabkan oleh mekanisme energi
rendah sampai sedang dengan abrasi superfisial atau memar pada jaringan lunak
di permukaan situs fraktur.
c. Derajat 2 : Fraktur tertutup dengan memar yang signifikan pada
otot, yang mungkin dalam, kulit lecet terkontaminasi yang berkaitan dengan
mekanisme energi sedang hingga berat dan cidera tulang, sangat beresiko terkena
sindrom kompartemen.
d. Derajat 3: Kerusakan
jaringan lunak yang luas atau avulsi subkutan dan gangguan arteri atau
terbentuk sindrom kompartemen(Kenneth et al., 2015).
Menurut Purwanto (2016) berdasarkan garis frakturnya
dibagi menjadi :
1.
Fraktur
Komplet Yaitu fraktur dimana terjadi patahan diseluruh penampang tulang biasanya disertai dengan
perpindahan posisi tulang.
2.
Fraktur
Inkomplet Yaitu fraktur yang terjadi hanya pada sebagian dari garis tengah
tulang.
3.
Fraktur
Transversal Yaitu fraktur yang terjadi sepanjang garis lurus tengah tulang.
4.
Fraktur
Oblig Yaitu fraktur yang membentuk garis sudut dengan garis tengah tulang.
5.
Fraktur
Spiral Yaitu garis fraktur yang memuntir seputar batang tulang sehingga
menciptakan pola spiral.
6.
Fraktur
Kompresi Terjadi adanya tekanan tulang pada satu sisi bisa disebabkan tekanan,
gaya aksial langsung diterapkan diatas sisi fraktur.
7.
Fraktur
Kominutif Yaitu apabila terdapat beberapa patahan tulang sampai menghancurkan
tulang menjadi tiga atau lebih bagian.
8.
Fraktur
Impaksi Yaitu fraktur dengan salah satu irisan ke ujung atau ke fragmen retak.
E.
Komplikasi
1.
Malunion : Suatu keadaan dimana tulang
yang patah telah sembuh dalam posisi yang tidak pada seharusnya, membentuk
sudut atau miring.
2.
Delayed Union : Proses penyembuhan yang
berjalan terus tetapi dengan kecepatan yang lambat dari keadaan normal.
3.
Nonunion : Patah tulang yang tidak
menyambung Kembali.
4.
Compartement syndrome : Suatu keadaan
peningkatan tekanan yang berlebih didalam satu ruangan yang disebabkan
perdarahan masif pada suatu tempat.
5.
Syok : Terjadi karena kehilangan banyak
darah dan meningkatnya permeabilitas kapiler yang bisa menyebabkan menurunnya
oksigenasi.
6.
Fatembalism Syndroma : Tetesan lemak masuk
dalam pembuluh darah. Faktor resiko terjadinya emboli lemak ada fraktur
meningkat pada laki-laki usia 20-40 tahun, usia 70 sampai 80 tahun.
7.
Tromboembolic : Complication, trombovena
dalam sering terjadi pada individu yang imobilisasi dalam waktu lama karena
trauma atau ketidakmampuan lazimnya komplikasi pada perbedaan ekstremitas bawah
atau trauma komplikasi paling fatal bila terjadi pada bedah ortopedi.
8.
Infeksi : Sistem pertahanan tubuh rusak
bila ada trauma pada jaringan. pada trauma orthopedic infeksi dimulai pada
kulit (superficial) dan masuk kedalam. Ini biasanya terjadi pada kasus fraktur
terbuka, tapi bisa juga karena penggunaan bahan lain dalam pembedahan seperti
pin dan plat.
9.
Avascularnecrosis : Pada umumnya berkaitan
dengan aseptic atau necrosis siskemia.
10.
Refleks Symphathethic Dysthropy : Hal ini
disebabkan oleh hiperaktif system saraf simpatik abnormal syndrome ini belum
banyak dimengerti. Mungkin karena nyeri, perubahan tropic dan vasomotor
instability.
F. Penatalaksanaan
Medis
Fraktur
Tibia dapat diobati dengan prosedur perawatan fraktur tulang standar. Perawatan
tergantung pada keparahan cedera dan usia anak. Ini mungkin termasuk beberapa
pendekatan berikut, digunakan baik sendiri atau dalam kombinasi :
1.
Pengurangan dan imobilisasi tertutup :
Mengatur tulang pada tempatnya tanpa operasi dan imobilisasi pada tungkai
panjang atau tungkai pendek.
2.
Reduksi Terbuka : mengekspos tulang dengan
pembedahan untuk mengembalikannya ke tempatnya, biasanya dilakukan pada fraktur
terbuka dimana tulang telah menusuk kulit. Prosedur ini biasanya disertai
dengan fiksasi internal atau eksternal.
3.
Fiksasi Internal : menghubungkan tulang yang
patah dengan sekrup, piring, batang dan paku yang akan tetap berada dibawah
kulit.
4.
Fiksasi Eksternal : menggunakan pin, klem
dan batang untuk menstabilkan fraktur dari luar.
5.
Pining Perkuat : memasukkan kabel
melintasi fraktur untuk menahan potongan di tempat sampai mereka sembuh. Kabel
dilepas setelah faktur sembuh.
6.
Pengobatan : ketika fraktur telah merusak
kulit, obati dengan antibiotik untuk mencegah infeksi dan analgesik untuk
mengontrol rasa sakit. Tembakan tetanus juga mungkin diperlukan.
G.
Pemeriksaan Penunjang
a.
Pemeriksaan DL : HT mungkin meningkat
(hemokonsentrasi) atau menurun (perdarahan sel darah putih adalah respon stress
normal setelah trauma).
b.
Kreatinin : Trauma otot meningkatkan beban
kreatinin untuk ginjal pasien.
c. Pemeriksaan Rontgen : Menentukan lokasi/luasnya fraktur trauma.
I.
Konsep
Asuhan Keperawatan pada Fraktur
a.
Pengkajian
1.
Identitas Klien
Kaji
nama, umur, jenis kelamin, alamat, agama, pekerjaan, kebangsaan, suku,
pendidikan, no register, diagnosa medis.
2.
Keluhan Utama
Kaji
keluhan pasien yang menyebabkan ia datang ke pelayanan kesehatan. Biasanya
klien dengan fraktur akan mengalami nyeri
saat beraktivitas / mobilisasi pada daerah fraktur tersebut.
3.
Riwayat Penyakit
A.
Riwayat Penyakit Sekarang : Menggambarkan
keluhan utama klien, kaji tentang proses perjalanan penyakit sampai timbulnya
keluhan, faktor apa saja yang memperberat dan meringankan keluhan. Pada klien
fraktur / patah tulang dapat disebabkan oleh trauma / kecelakaan, degeneratif
dan pathologis yang didahului dengan perdarahan, kerusakan jaringan sekitar
yang mengakibatkan nyeri, bengkak, kebiruan, pucat / perubahan warna kulit dan
kesemutan.
B.
Riwayat Penyakit Dahulu : Tanyakan masalah
kesehatan yang lalu yang relavan baik yang berkaitan langsung dengan penyakit
sekarang maupun yang tidak ada kaitannya. Kaji apakah pada klien fraktur pernah
mengalami kejadian patah tulang atau tidak sebelumnya dan ada / tidaknya klien
mengalami pembedahan perbaikan dan pernah menderita osteoporosis sebelumnya.
C.
Riwayat Penyakit Keluarga : Kaji apakah
pada keluarga klien ada / tidak yang menderita osteoporosis, arthritis dan
tuberkolosis atau penyakit lain yang sifatnya menurun dan menular.
1.
Pola Fungsi Kesehatan.
a.
Pola Persepsi dan Pemeliharaan Kesehatan
Pada
kasus fraktur akan timbul ketakutan akan terjadinya kecacatan pada dirinya dan
harus menjalani penatalaksanaan kesehatan untuk membantu penyembuhan tulangnya.
Selain itu, pengkajian juga meliputi kebiasaan hidup klien seperti penggunaan
obat steroid yang dapat mengganggu metabolisme kalsium, pengkonsumsian alkohol
yang bisa mengganggu keseimbangannya dan apakah klien melakukan olahraga atau
tidak.
b.
Pola Nutrisi dan Metabolisme
Kaji
frekuensi/porsi makan, jenis makanan, tinggi badan, berat badan, serta nafsu
makan. Pada umumnya tidak akan mengalami gangguan penurunan nafsu makan,
meskipun menu berubah.
c.
Pola Eliminasi
Untuk
kasus fraktur humerus tidak ada gangguan pada pola eliminasi, tapi walaupun
begitu perlu juga dikaji frekuensi, konsistensi, warna serta bau feces pada
pola eliminasi alvi. Sedangkan pada pola eliminasi uri dikaji frekuensi,
kepekatannya, warna, bau, dan jumlah. Pada kedua pola ini juga dikaji ada
kesulitan atau tidak
d.
Pola Tidur dan Istirahat
Semua
klien fraktur timbul rasa nyeri, keterbatasan gerak, sehingga hal ini dapat
mengganggu pola dan kebutuhan tidur klien.Selain itu juga, pengkajian dilaksanakan
pada lamanya tidur,
suasana lingkungan, kebiasaan
tidur, dan kesulitan tidur serta penggunaan obat tidur.
e.
Pola Aktivitas dan Latihan
Karena
timbulnya nyeri, keterbatasan gerak, maka semua bentuk kegiatan klien menjadi
berkurang dan kebutuhan klien perlu banyak dibantu oleh orang lain. Hal lain
yang perlu dikaji adalah bentuk aktivitas klien terutama pekerjaan klien.
Karena ada beberapa bentuk pekerjaan beresiko untuk terjadinya fraktur
dibanding pekerjaan yang lain
f.
Pola Hubungan Peran
Pola
hubungan dan peran akan mengalami gangguan karena keterbatasan dalam
beraktivitas.
g.
Pola Persepsi dan Konsep Diri
Kaji
adanya ketakutan akan kecacatan akibat frakturnya, rasa cemas, rasa
ketidakmampuan untuk melakukan aktivitas secara optimal, dan pandangan terhadap
dirinya yang salah (gangguan body image).
h.
Pola Sensori dan Kognitif
Pada
klien fraktur daya rabanya berkurang terutama pada bagian distal fraktur,
sedang pada indera yang lain tidak timbul gangguan. Begitu juga pada
kognitifnya tidak mengalami gangguan. Selain itu juga, timbul rasa nyeri akibat
fraktur
i.
Pola Stres Adaptasi
Masalah
fraktur dapat menjadi stres tersendiri bagi klien. Dalam hal ini pola
penanggulangan stress sangat tergantung pada sistem mekanisme klien
itu sendiri misalnya
pergi kerumah sakit untuk dilakukan perawatan / pemasangan
traksi. Kaji cara pasien untuk menangani stress yang dihadapi.
j.
Pola reproduksi dan seksual
Bila
klien sudah berkeluarga dan mempunyai anak maka akan mengalami gangguan pola
seksual dan reproduksi, jika klien belum berkeluarga klein tidak akan mengalami
gangguan. Selain itu juga, perlu dikaji status perkawinannya termasuk jumlah
anak, lama perkawinannya
k.
Pola tata nilai dan kepercayaan
Untuk
klien fraktur tidak dapat melaksanakan kebutuhan beribadah dengan baik terutama
frekuensi dan konsentrasi. Hal ini bisa disebabkan karena nyeri dan keterbatasan
gerak klien.
2.
Pemeriksaan Fisik
a.
Keadaan umum: kesadaran, tanda – tanda
vital, sikap, keluhan nyeri
b.
Kepala: bentuk, keadaan rambut dan kepala,
adanya kelainan atau lesi
c.
Mata: bentuk bola mata, pergerakan,
keadaan pupil, konjungtiva,dll
d.
Hidung: adanya secret, pergerakan cuping
hidung, adanya suara napas tambahan, dll
e.
Telinga: kebersihan, keadaan alat
pendengaran
f.
Mulut: kebersihan daerah sekitar mulut,
keadaan selaput lendir, keadaan gigi, keadaan lidah
g.
Leher: pembesaran kelenjar/pembuluh darah,
kaku kuduk, pergerakan leher
h.
Thoraks: bentuk dada, irama pernapasan,
tarikan otot bantu pernapasan, adanya suara napas tambahan
i.
Jantung: bunyi, pembesaran
j.
Abdomen: bentuk, pembesaran organ, keadaan
pusat, nyeri pada perabaan, distensi
k.
Ekstremitas: kelainan bentuk, pergerakan,
reflex lutut, adanya edema
l.
Alat kelamin : Kebersihan, kelainan
m.
Anus : kebersihan, kelainan
b.
Diagnosa
Keperawatan Yang Muncul
1.
Ansietas (D.0080)
Definisi
: Kondisi emosi dan pengalaman subyektif terhadap objek yang tidak jelas dan
spesifik akibat antisipasi bahaya yang memungkinkan individu melakukan tindakan
untuk menghadapi ancaman.
|
Gejala dan Tanda Mayor |
|
|
Subjektif |
Objektif |
|
-
Merasa bingung. -
Merasa khawatir dengan akibat. -
Sulit berkonsenstrasi. |
-
Tampak gelisah. -
Tampak tegang. -
Sulit tidur |
|
Gejala dan Tanda Minor |
|
|
Subjektif |
Objektif |
|
-
Mengeluh pusing. -
Anoreksia. -
Palpitasi. -
Merasa tidak berdaya. |
-
Frekuensi napas meningkat. -
Frekuensi nadi meningkat. -
Tekanan darah meningkat. -
Diaforesis. -
Tremor. -
Muka tampak pucat. -
Suara bergetar. -
Kontak mata buruk. -
Sering berkemih. -
Berorientasi pada masa lalu. |
2.
Nyeri Akut (D.0077)
Definisi
: Pengalaman sensorik atau emosional yang berkaitan dengan kerusakan jaringan
actual atau fungsional, dengan oset mendadak atau lambat dan berintensitas
ringan hingga berat yang berlangsung kurang dari 3 bulan
|
Gejala dan Tanda Mayor |
|
|
Subjektif |
Objektif |
|
-
mengeluh nyeri |
-
tampak meringis -
bersikap protektif (misal waspada. Posisi
menghindari nyeri) -
gelisah -
frekuensi nadi meningkat -
sulit tidur |
|
Gejala dan Tanda Minor |
|
|
Subjektif |
Objektif |
|
Tidak
tersedia |
-
Tekanan darah meningkat -
Pola napas berubah -
Nafsu makan berubah -
Proses berfikir terganggu -
Menarik diri -
Berfokus pada diri sendiri -
Diaforesis |
3.
Gangguan mobilitas fisik (D.0054)
Definisi
: Keterbatasan dalam gerak fisik dari satu atau lebih ekstremitas secara
mandiri
|
Gejala dan Tanda Mayor |
|
|
Subjektif |
Objektif |
|
-
Mengeluh sulit menggerakkan ekstremitas |
-
Kekuatan otot menurun -
Rentang gerak (ROM) menurun |
|
Gejala dan Tanda Minor |
|
|
Subjektif |
Objektif |
|
-
Nyeri saat bergerak -
Enggan melakukan pergerakan -
Merasa cemas saat bergerak |
-
Sendi kaku -
Gerakan tidak terkoordinasi -
Gerakan terbatas -
Fisik lemah |
4.
Hipotermia (D.0131)
Definisi
: Suhu tubuh berada dibawah rentang normal tubuh
|
Gejala dan Tanda Mayor |
|
|
Subjektif |
Objektif |
|
Tidak
tersedia |
-
Kulit teraba dingin -
Menggigil -
Suhu tubuh di bawah normal |
|
Gejala dan Tanda Minor |
|
|
Subjektif |
Objektif |
|
Tidak
tersedia |
-
Akrosianosis -
Bradikardi -
Dasar kuku sianotik -
Hipoglikemia -
Hipoksia -
Pengisian kapiler >3 detik -
Konsumsi oksigen meningkat -
Ventilasi menurun -
Piloereksi -
Takikardia -
Vasokontriksi perifer -
Kutis memorata (pada neonatus) |
5.
Risiko Hipovolemia (D.0034)
Definisi
: Beresiko mengalami penurunan volume cairan intravaskuler, interstitial, dana
tau intaseluler
Faktor
resiko :
a.
Kehilangan cairan secara aktif
b.
Gangguan absorpsi cairan
c.
Usia lanjut
d.
Kelebihan berat badan
e.
Status hipermetabolik
f.
Kegagalan mekanisme egulasi
g.
Evaporasi
h.
Kekurangan intake cairan
i.
Efek agen farmakologis
Kondisi
Klinis Terkait :
a.
Penyakit Addison
b.
Trauma/perdarahan
c.
Luka bakar
d.
AIDS
e.
Penyakit Crohn
f.
Diare
g.
Kolitis ulseratif
6.
Risiko Cedera (D.0136)
Definisi
: Beresiko mengalami bahaya atau kerusakan fisik yang menyebabkan seseorang
tidak lagi sepenuhnya sehat atau dalam kondisi baik
Faktor
resiko :
Eksternal
a.
Terpaparpatogen
b.
Terpapar zat kimia
c.
Terpapar agen nosocomial
d.
Ketidak amanan transportasi
Internal
a.
Ketidaknormalan profil darah
b.
Perubahan orientasi afektif
c.
Perubahan sensasi
d.
Disfungsi autoimun
e.
Disfungsi biokimia
f.
Hipoksia jaringan
g.
Kegagalan mekanisme pertahanan tubuh
h.
Malnutrisi
i.
Perubahan fungsi psikomotor
j.
Perubahan fungsi kognitif
Kondisi
Klinis Terkait :
a.
Kejang
b.
Sinkp
c.
Vertigo
d.
Gangguan penglihatan
e.
Gangguan pendengaran
f.
Penyakit Parkinson
g.
Hipotensi
h.
Kelainan nervus vestibularis
i.
Retardasi mental
7.
Risiko Infeksi (D.0141)
Definisi
: Berisiko mengalami peningkatan terserang mikroorganisme patogenik
Faktor
resiko :
a.
Penyakit kronis (misalnya diabetes
mellitus)
b.
Efek prosedur invasive
c.
Malnutrisi
d.
Peningkatan paparan mikroorganisme
pathogen lingkungan
e.
Ketidakadekuatan pertahanan tubuh primer
f.
Gangguan peristaltic
g.
Kerusakan integritas kulit
h.
Perubahan sekresi Ph
i.
Penurunan kerja siliaris
j.
Keuban pecah lama
k.
Ketuban pecah sebelum waktunya
l.
Merokok
m.
Status cairan tubuh
n.
Ketidakadekuatan pertahanan tubuh sekunder
o.
Penurunan haemoglobin
p.
Imununosupresi
q.
Leukopenia
r.
Supresi respon inflamasi
s.
Vaksinasi tidak adekuat
Kondisi
Klinis Terkait :
a.
AIDS
b.
Luka bakar
c.
Penyakit paru onstruktif kronis
d.
Diabetes mellitus
e.
Tindakan invasive
f.
Kondisi pengguanaan terapi steroid
g.
Penyalahgunaan obat
h.
Ketuban pecah sebelum waktunya (KPSW)
i.
Gagal ginjal
j.
Imunosupresi
k.
Lymphedema
l.
Leukositopenia
m.
Gangguan fungsi hati
c. Intervensi Keperawatan
- Ansietas b.d kurang terpapar
informasi d.d Merasa bingung, merasa khawatir dengan akibat, sulit
berkonsenstrasi, tampak gelisah, tampak tegang, sulit tidur, mengeluh
pusing, anoreksia, palpitasi, merasa tidak berdaya, frekuensi napas
meningkat, frekuensi nadi meningkat, tekanan darah meningkat, diaphoresis,
tremor, muka tampak pucat, suara bergetar, kontak mata buruk, sering
berkemih, berorientasi pada masa lalu. (D.0080)
|
SIKI |
SLKI |
|
Tingkat Ansietas menurun (L.09093) -
Verbaliasasi kebingungan menurun -
Verbalisasi khawatir akibat kondisi
yang dihadapi menurun -
Perilaku gelisah menurun -
Perilaku tegang menrun -
Palpitasi menurun -
Frekuensi pernapasan menurun -
Frekuensi nadi menurun -
Tekanan darah menurun -
Diaphoresis menurun |
Reduksi Ansietas (1.093314) Observasi 1. Monotor
tanda-tanda ansietas (verbal dan nonverbal) Terapeutik 2. Ciptakan
suasana terapeutik untuk menumbuhkan kepercayaan 3. Pahami
situasi yang membuat ansietas dengarkan dengan penuh perhatian 4. Gunakan
pendekatan yang tenang dan meyakinkan 5. Motivasi
mengidentifikasi situasi yang memicu kecemasan Edukasi 6. Informasikan
secara factual mengenai diagnosis, pengobatan, dan prognosis 7. Anjurkan
mengungkapkan perasaan dan persepsi 8. Latih
teknik relaksasi Kolaborasi 9. Kolaborasi
pemberian obat antiansietas, jika perlu |
- Nyeri akut b.d agen pencedera
fisik (prosedur operasi) d.d mengeluh nyeri tampak meringis, bersikap
protektif (misal waspada. Posisi menghindari nyeri), gelisah, frekuensi
nadi meningkat, sulit tidur, Tekanan darah meningkat, Pola napas berubah,
Nafsu makan berubah, Proses berfikir terganggu, Menarik diri, Berfokus
pada diri sendiri, Diaforesis (D.0077)
|
SIKI |
SLKI |
|
Tingkat
nyeri menurun
(L. 08066) Dengan
kriteria hasil : -
Kemampuan menuntaskan aktivitas
meningkat -
Keluhan nyeri menurun -
Meringis menurun -
Sikap protektif menurun -
Gelisah menurun -
Kesulitan tidur menurun -
Menarik diri menurun -
Berfokus pada diri sendiri menurun -
Diaphoresis menurun -
Perasaan depresi (tertekan) menurun -
Perasaan takut mengalami cedera
berulang menurun -
anoreksia menurun -
ketegangan otot menurun -
pupil dilatasi menurun -
Mual menurun -
muntah menurun -
Frekuensi nadi membaik -
Pola napas membaik -
Tekanan darah membaik -
Proses berfikir membaik -
Focus membaik -
Fungsi berkemih membaik -
Perilaku membaik -
Nafsu makan membaik -
Pola tidur membaik |
Manajemen Nyeri (I. 08238) Observasi 1. Identifikasi
lokasi, karakteristik, durasi, frekuensi, kualitas, intensitas nyeri 2. Identifikasi
skala nyeri 3. Identifikasi
respon nyeri non verbal 4. Identifikasi
faktor yang memperberat dan memperingan nyeri 5. Identifikasi
pengetahuan dan keyakinan tentang nyeri 6. Identifikasi
pengaruh budaya terhadap respon nyeri 7. Identifikasi
pengaruh nyeri pada kualitas hidup 8. Monitor
keberhasilan terapi komplementer yang sudah diberikan 9.
Monitor efek samping penggunaan
analgetic Terapeutik 10. Berikan
teknik nonfarmakologis untuk mengurangi rasa nyeri (mis. TENS, hypnosis,
akupresur, terapi musik, biofeedback, terapi pijat, aroma terapi, teknik
imajinasi terbimbing, kompres hangat/dingin, terapi bermain) 11. Control
lingkungan yang memperberat rasa nyeri (mis. Suhu ruangan, pencahayaan,
kebisingan) 12. Fasilitasi
istirahat dan tidur 13. Pertimbangkan
jenis dan sumber nyeri dalam pemilihan strategi meredakan nyeri Edukasi A.
Jelaskan penyebab, periode, dan
pemicu nyeri B.
Jelaskan strategi meredakan nyeri C.
Anjurkan memonitor neyri secara
mandiri D.
Anjurkan menggunakan analgetik
secara tepat E.
Ajarkan teknik nonfarmakologis
untuk mengurangi rasa nyeri Kolaborasi F.
Kolaborasi pemberian analgetik, jika perlu |
- Gangguan mobilitas fisik b.d d.d
Mengeluh sulit menggerakkan ekstremitas Kekuatan otot menurun, Rentang
gerak (ROM) menurun Nyeri saat bergerak, Enggan melakukan pergerakan,
Merasa cemas saat bergerak Sendi kaku, Gerakan tidak terkoordinasi,
Gerakan terbatas, Fisik lemah (D.0054)
|
SIKI |
SLKI |
|
Mobilitas
fisik meningkat
(L. 05042) Dengan
kriteria hasil : -
Pergerakan ekstremitas meningkat -
Kekuatan otot meningkat -
Tentang gerak (ROM) meningkat -
Nyeri menurun -
Kecemasan menurun -
Kaku sendi menurun -
Gerakan tidak terkoordinasi menurun -
Gerakan terbatas menurun -
Kelemahan fisik menurun |
Dukungan Ambulasi (1.06171) Observasi 1. Identifikasi
adanya nyeri atau keluhan fisik lainnya 2. Identifikasi
toleransi fisik melakukan ambulasi 3. Monitor
frekuensi jantung dan tekanan darah sebelum memulai ambulasi 4. Monitor
kondisi umum selama melakukan ambulasi Terapeutik 5. Fasilitasi
aktivitas ambulasi dengan alat bantu (mis. tongkat, kruk) 6. Fasilitasi
melakukan mobilisasi fisik, jika perlu 7. Libatkan
keluarga untuk membantu pasien dalam meningkatkan ambulasi Edukasi 8. Jelaskan
tujuan dan prosedur ambulasi 9. Anjurkan
melakukan ambulasi dini 10. Ajarkan
ambulasi sederhana yang harus dilakukan (mis. berjalan dari tempat tidur ke
kursi roda, berjalan dari tempat tidur ke kamar mandi, berjalan sesuai
toleransi) |
- Hipotermia b.d terpapar suhu
lingkungan rendah d.d Kulit teraba dingin, Menggigil, Suhu tubuh di bawah
normal Akrosianosis, Bradikardi, Dasar kuku sianotik, Hipoglikemia,
Hipoksia, Pengisian kapiler >3 detik, Konsumsi oksigen meningkat,
Ventilasi menurun, Piloereksi, Takikardi, Vasokontriksi perifer, Kutis memorata
(pada neonatus) (D.0131)
|
SIKI |
SLKI |
|
Termoregulasi
membaik
(L. 14134) Dengan
kriteria hasil : -
Menggigil menurun -
Kulit merah menurun -
Kejang menurun -
Akrosianosis menurun -
Konsumsi oksigen menurun -
Piloereksi menurun -
Vasokontriksi perifer menurun -
Kutis memorata menurun -
Pucat menurun -
Takikardi menurun -
Takipnea menurun -
Bradikardi menurun -
Dasar kuku sianolik menurun -
Hipoksia menurun -
Suhu tubuh membaik -
Suhu kulit membaik -
Kadar glukosa darah membaik -
Ventilasi membaik -
Tekanan darah membaik |
Manajmen Hipotermia (1.14507) Observasi 1. Monitor
suhu tubuh 2. Identifikasi
penyebab hipotermia (mis. Terpapar suhu lingkungan rendah, pakaian tipis,
kerusakan hipotalamus, penurunan laju metabolism, kekurangan lemak subkutan) 3. Monitor
tanda dan gejala akibat hipotermia (Hipotermia ringan : takipnea, disartria,
menggigil, hipertensi, diuresis; Hipotermi sedang : aritmia, hipotensi,
apatis, koagulopati, reflex menurun; Hipotermi berat : oliguria, reflex
menghilang, edema paru, asam-basa abnormal) Terapeutik 4. Sediakan
lingkungan yang hangat (mis. Atur suhu ruangan, inkubator) 5. Ganti
pakaian dan/atau linen yang basah 6. Lakukan
penghangatan pasif (mis. Selimut, menutup kepala, pakaian tebal) 7. Lakukan
penghangatan aktif eksternal (mis. Kompres hangat, botol hangat, botol
hangat, selimut hangat, perawatan metode kangguru) 8. Lakukan
penghangatan aktif internal (mis. Infus cairan hangat, oksigen hangat, lavase
peritoneal dengan cairan hangat) Edukasi 9. Anjurkan
makan/minum hangat |
- Risiko Hipovolemia (D.0034)
|
SIKI |
SLKI |
|
Status
cairan membaik
(L. 03028) Dengan
kriteria hasil : -
Kekuatan nadi meningkat -
Turgor kulit meningkat -
Output urin meningkat -
Pengisian vena meningkat -
Ortopnea menurun -
Dyspnea menurun -
Paroxysmal nocturnal dyspnea (PND)
menurun -
Edema anasarka menurun -
Edema perifer menurun -
Berat badan menurun -
Distensi vena jugularis menurun -
Suara napas tambahan menurun -
Kongesti paru menurun -
Perasaan lemah menurun -
Keluhan haus menurun -
Konsentrasi urin menurun -
Frekuensi nadi membaik -
Tekanan darah membaik -
Tekanan nadi membaik -
Membrane mukosa membaik -
Jugular Vanous Pressure (JVP)
membaik -
Kadar Hb membaik -
Kadar Ht membaik -
Refluks hepatojugular membaik -
Berat badan membaik -
Hepatomegaly membaik -
Oliguria membaik -
Intake cairan membaik -
Status mental membaik -
Suhu tubuh membaik |
Manajemen
Hipovolemia
(I.03116) Observasi 1. Periksa
tanda dan gejala hypovolemia
(mis. frekuensi nadi meningkat, nadi teraba lemah, tekanan darah menurun,
tekanan nadi menyempit, turgor kulit menurun, membran mukosa, kering, volume
urin menurun, hematokrit meningkat, haus, lemah) 2. Monitor
intake
dan output cairan Terapeutik 3. Hitung kebutuhan cairan 4. Berikan posisi modified trendelenburg 5. Berikan asupan cairan oral Edukasi 6.
Anjurkan
memperbanyak asupan cairan oral 7. Anjurkan menghindari perubahan posisi mendadak Kolaborasi 8.
Kolaborasi
pemberian cairan IV isotons (mis. Nacl, RL) 9.
Kolaborasi
pemberian cairan IV hipotonis (mis. glukosa 2,5%, Nacl 0,4%) 10. Kolaborasi pemberian cairan koloid (mis. albumin,
plasmanate) 11. Kolaborasi pemberian produk darah |
- Risiko Cedera (D.0136)
|
SIKI |
SLKI |
|
Tingkat
cedera menurun
(L. 14136) Dengan
kriteria hasil : -
Toleransi aktivita meningat -
Nafsu makan meningkat -
Toleransi makana meningkat -
Kejadian cedera menurun -
Luka/lecet menurun -
Ketegangan otot menurun -
Fraktur menurun -
Perdarahan menurun -
Ekspresi wajah kesakitan menurun -
Agitasi menurun -
Iritabilitas menurun -
Gangguan mobilitas menurun -
Gangguan mobilitas menurun -
Gangguan kognitif menurun -
Tekanan darah membaik -
Frekuensi nadi membaik -
Frekuensi napas membaik -
Denyut jantung apical membaik -
Denyut jantung radialis membaik -
Pola istirahat/tidur membaik |
Pencegahan Cedera (1.14537) Observasi 1. Identifikasi
area lingkungan yang berpotensi menyebabkan cedera 2. Idetifikasi
obat yang berpotensi menyebabkan cedera 3. Identifikai
kesesuaian alas kaki atau stoking elastis pada ekstremitas bawah Terapeutik 4. Sediakan
pencahayaan yang memadai 5. Gunakan
lampu tidur selama jam tidur 6. Sosialisasikan
pasien dan keluarga dengan lingkungan ruang rawat (mis. Penggunaan telepon,
tempat tidur, penerangan ruangan, dan lokasi kamar mandi) 7. Gunakan
alas lantai jika beresiko mengalami cedera serius 8. Sediakan
alas kaki anti slip 9. Sediakan
pispot atau urinal untuk eliminasi di tempat tidur, jika perlu 10. Pastikan
bel panggilan atau telepon mudah dijangkau 11. Pastikan
barang barang pribadi mudah dijangkau 12. Pertahankan
posisi tempat tidur diposisi terendah saat digunakan 13. Pastikan
roda tempat tidur atau kursi roda dalam kondisi terkunci 14. Gunakan
pengaman tempat tidur sesuai dengan kebijakan fasilitas pelayanan kesehatan 15. Pertimbangkan
penggunaan alarm elektronik pribadi atau alarm sensor pada tempat tidur atau
kursi 16. Diskusikan
mengenal latihan dan terapi fisik yang diperlukan 17. Diskusikan
mengenai alat bantu mobilitas yang sesuai (mis, tongkat atau alat bantu
jalan) 18. Diskusikan
bersama anggota keluarga yang dapat mendampingi pasien 19. Tingkatkan
frekuensi observasi dan pengawasan pasien, sesuai kebutuhan Edukasi 20. Jelaskan
alasan intervensi pecegahan jatuh ke pasien dan keluarga 21. Anjurkan
berganti posisi secara perlahan dan duduk selama beberapa menit sebelum
berdiri |
- Risiko Infeksi (D.0141)
|
SIKI |
SLKI |
|
Tingkat
infeksi menurun
(L. 14137) Dengan
kriteria hasil : -
Kebersihan tangan meningkat -
Kebersihan badan meningkat -
Nafsu makan meningkat -
Demam menurun -
Kemerahan menurun -
Nyeri menurun -
Bengkak menurun -
Vesikel menurun -
Cairan berbau busuk menurun -
Sputum berwarna hijau menurun -
Drainase purulent menurun -
Piuna menurun -
Periode malaise menurun -
Periode menggigil menurun -
Letargi menurun -
Gangguan kognitif menurun -
Kadar sel darah putih membaik -
Kultur darah membaik -
Kultur urin membaik -
Kultur sputum membaik -
Kultur area luka membaik -
Kultur feses membaik -
Kultur sel darah putih membaik |
Pencegahan Infeksi (I.14539) Observasi 1. Identifikasi
riwayat kesehatan dan riwayat alergi 2. Identifikasi
kontraindikasi pemberian imunisasi 3. Identifikasi
status imunisasi setiap kunjungan ke pelayanan kesehatan Terapeutik 4. Berikan
suntikan pada pada bayi dibagian paha anterolateral 5. Dokumentasikan
informasi vaksinasi 6. Jadwalkan
imunisasi pada interval waktu yang tepat Edukasi 7. Jelaskan
tujuan, manfaat, resiko yang terjadi, jadwal dan efek samping 8. Informasikan
imunisasi yang diwajibkan pemerintah 9. Informasikan
imunisasi yang melindungiterhadap penyakit namun saat ini tidak diwajibkan
pemerintah 10. Informasikan
vaksinasi untuk kejadian khusus 11. Informasikan
penundaan pemberian imunisasi tidak berarti mengulang jadwal imunisasi kembali 12. Informasikan
penyedia layanan pekan imunisasi nasional yang menyediakan vaksin gratis |
d. Implementasi Keperawatan
Implementasi
adalah proses keperawatan dengan melaksanakan berbagai strategis keperawatan
(tindakan keperawatan) yaitu telah direncanakan. Tujuan dari pelaksanaan adalah
membantu pasien dalam mencapai tujuan yang telah ditetapkan yang mencakup
peningkatan kesehatan pencegahan penyakit. Pemulihan kesehatan dan mempasilitas
koping perencanaan tindakan keperawatan akan dapat dilaksanakan dengan baik.
e. Evaluasi Keperawatan
Evaluasi
adalah tahap terakhir proses keperawatan dengan cara menilai sejauh mana tujuan
diri rencana keperawatan tercapai atau tidak. Tujuan evaluasi adalah untuk
melihat kemampuan pasien dalam mencapai tujuan. Hal ini dapat dilaksanakan
dengan mengadakan hubungan dengan pasien berdasarkan respon pasien terhadap
tindakan keperawatan yang diberikan sehingga perawat dapat mengambil keputusan:
1.
Mengakhiri tindakan keperawatan (pasien
telah mencapai tujuan yang ditetapkan)
2.
Memodifikasi rencana tindakan keperawatan
(pasien memerlukan waktu yang lebih lama untuk mencapai tujuan)
Adapun evaluasi
keperawatan pada pasien Pre Op Close Fraktur Tibia Dextra adalah sebagai
berikut:
1.
Tingkat ansietas menurun
2.
Tingkat nyeri menurun
3.
Mobilitas fisik meningkat
4.
Termoregulasi membaik
5.
Status cairan membaik
6.
Tingkat cedera menurun
7.
Tingkat infeksi menurun
BAB III
TINJAUAN KASUS
Pengkajian diambil tgl :
13-10-2021 Jam : 11.00
Tanggal Masuk :
12-10-2021 No. reg : 0529xx
Ruangan / Kelas :
OK
No. Kamar : OK
Diagnosa Masuk :
Fraktur Tibia D
Diagnosa Medis :
Fraktur Tibia D
I.
IDENTITAS
1.
Nama : Sdr.A
2.
Umur :
21th
3.
Jenis Kelamin : Laki-laki
4.
Agama :
Islam
5.
Suku / Bangsa :
Jawa/Indonesia
6.
Bahasa :
Jawa/Indonesia
7.
Pendidikan : SMP
8.
Pekerjaan : Karyawan Toko
9.
Alamat :
Ds.Dono, Kec.Sendang,
Kab.Tulungagung
10.
Alamat yg mudah
dihubungi : Ds.Dono, Kec.Sendang,
Kab.Tulungagung
11.
Ditanggung oleh : Askes / Astek / Jamsostek /
JPS / Sendiri
II.
RIWAYAT KESEHATAN
KLIEN
1.
Keluhan utama/
Alasan Masuk Rumah Sakit :
a. Alasan
Masuk Rumah Sakit :
Nyeri kaki
kanan post KLL
b. Keluhan Utama :
Nyeri
2.
Riwayat
Penyakit Sekarang ( PQRST ) :
Pada tanggal 12-okt-2021 pukul 09.30,
px mengalami KLL saat hendak pergi bekerja, px mengeluh sakit pada kaki kanan, px langsung dibawa
ke IGD RSPW ,saat dilakukan pemeriksaan didapatkan hasil : TD: 120/80, N: 84,
RR: 20, S :36.5 .Dilakukan pemeriksaan rontgen dan didapatkan px mengalami
fraktur tibia dexstra px tampak gelisah. Px dijadwalkan melakukan operasi pada
tgl 12-okt-2021 pukul 14.00, px dibawa keruang rawat inap
3.
Riwayat
Kesehatan Yang Lalu : tidak ada
4.
Riwayat
Kesehatan Keluarga : tidak ada
III.
POLA AKTIFITAS
SEHARI-HARI
|
|
SEBELUM MASUK RS |
DI RUMAH SAKIT |
|
A.
Pola Tidur / Istirahat
|
22.00 04.00 Tidak ada Suasana
nyaman Suara bising |
Sewaktu-waktu Sewaktu-waktu Rasa nyeri Efek obat Saat nyeri
timbul |
|
B.
Pola Eliminasi 1. BAB - Warna - Bau - Konsistensi - Jumlah - Frekwensi - Kesulitan BAB - Upaya
mengatasi 2. BAK - Warna - Bau - Konsistensi - Jumlah - Frekwensi - Kesulitan BAK - Upaya
mengatasi |
Kuning Khas Lunak Tidak terkaji 2x/hari Tidak ada Tidak ada Kuning jernih Khas urin Cair Tidak terkaji 5-6x/hari Tida ada Tidak ada |
Kuning Khas Lunak Tidak terkaji 1x/hari Fraktur tibia Dibantu
keluarga Kuning jernih Khas urin Cair Tidak terkaji 3x/hari Tidak ada Tidak ada |
|
C.
Pola Makan dan Minum 1.
Makan -
Frekwensi -
Jenis -
Diit -
Pantangan -
Yang Disukai -
Yang Tdk disukai -
Alergi -
Masalah makan -
Upaya mengatasi 2.
Minum -
Frekwensi -
Jenis -
Diit -
Pantangan -
Yang Disukai -
Yang Tdk disukai -
Alergi -
Masalah minum -
Upaya mengatasi |
3x/hari Nasi,sayur,lauk Tidak ada Tidak ada Semua suka Tidak ada Tidak ada Tidak ada Tidak ada 1,5L/hari Air putih Tidak ada Tidak ada Semua suka Tidak ada Tidak ada Tidak ada Tidak ada |
Px puasa 6
jam pre op Px puasa 6
jam pre op |
|
D.
Kebersihan diri / personal hygiene : 1.
Mandi 2.
Keramas 3.
Pemeliharaan gigi dan mulut 4.
Pemeliharaan kuku 5.
Ganti pakaian |
2x/hari 1x/hari 2x/hari Dipotong jika
panjang 2x/hari |
Px hanya
dilap |
|
E.
Pola Kegiatan / Aktifitas Lain |
Px bekerja
sbg karyawan toko |
Px bedrest |
|
F.
Kebiasaan -
Merokok -
Alkohol -
Jamu, dll |
Ya Tidak Tidak |
Tidak Tidak Tidak |
IV.
DATA PSIKO
SOSIAL
A. Pola Komunikasi :
Komunikasi
B. Orang yang paling dekat dengan klien :
Orang tua
C. Rekreasi
Hobby :
memancing
Penggunaan Waktu Senggang :
memancing
D. Dampak dirawat di Rumah Sakit :
Tidak dapat melakukan aktivitas seperti
biasa
E. Hubungan dengan orang lain / interaksi sosial :
Interaksi sosial efektif
F. Keluarga yang dihubungi bila diperlukan :
Orang
tua
V.
KONSEP DIRI
A.
Gambaran Diri
Px percaya akan sembuh
B.
Harga Diri
Px tidak malu dengan kondisinya yang sekarang
C.
Ideal Diri
Px ingin segera sembuh
D.
Identitas Diri
Px ingin segera beraktivitas seperti biasanya
E.
Peran
Px anak pertama dari 3 bersaudara
VI.
DATA SPIRITUAL
A. Ketaatan Beribadah :
Sholat 5 waktu
B. Keyakinan terhadap sehat / sakit :
Px yakin akan kesembuhan
C. Keyakinan terhadap penyembuhan :
Px yakin akan segera sembuh
VII.
PEMERIKSAAN
FISIK
A.
Kesan Umum /
Keadaan Umum
Px tampak menyeringai dan gelisah
B.
Tanda – tanda
vital
Suhu
Tubuh : 37c Nadi : 84x/m
Tekanan
darah : 120/70 Respirasi : 20x/m
Tinggi
Badan : 170cm Berat Badan : 65kg
C.
Pemeriksaan
Kepala dan Leher
1.
Kepala dan
rambut
a.
Bentuk Kepala : bulat simetris
Ubun-ubun :
normal keras
Kulit kepala :bersih
tidak ada lesi
b.
Rambut
Penyebaran dan keadaan rambut : merata
Bau :
khas keringat
Warna :
hitam
c.
Wajah
Warna Kulit : sawo
matang
Struktur Wajah : simetris
2.
Mata
a.
Kelengkapan dan
kesimetrisan :Lengkap simetris
b.
Kelopak Mata (
Palpebra ) :
normal tidak ada benjolan
c.
Konjuctiva dan
sklera :
konjuctiva non anemis , sklera putih
d.
Pupil :
isokor
e.
Kornea dan
iris
normal
f.
Ketajaman
penglihatan / visus :
tidak terkaji
g.
Tekanan bola
mata :
tidak terkaji
3.
Hidung
a.
Tulang hidung
dan posisi septum nasi :
normal simetris
b.
Lubang Hidung :
normal simetris
c.
Cuping hidung :
normal tidak ada pernafasan cuping hidung
4.
Telinga
a.
Bentuk telinga :
normal simetris
Ukuran telinga : normal
Ketenggangan telinga : normal
b.
Lubang telinga :
bersih
c.
Ketajaman
pendengaran :
normal
5.
Mulut dan
faring
a.
Keadaan bibir :
mukosa kering
b.
Keadaan gusi
dan gigi :
bersih
c.
Keadaan lidah :
bersih
d.
Orofarings : -
6.
Leher
a.
Posisi trakhea : normal simetris
b.
Tiroid :
tidak ada pembesaran tiroid
c.
Suara : normal
d.
Kelenjar Lymphe : tidak ada pembesaran
e.
Vena jugularis : tidak ada bendungan
f.
Denyut nadi
coratis : teraba 84x/m
D.
Pemeriksaan
Integumen ( Kulit )
a.
Kebersihan :
bersih
b.
Kehangatan :
akral hangat
c.
Warna : sawo matang
d.
Turgor : <2 detik
e.
Tekstur : normal
f.
Kelembaban : lembab
g.
Kelainan pada
kulit : tidak ada
E.
Pemeriksaan
payudara dan ketiak
- Ukuran dan
bentuk payudara :
normal simetris
- Warna
payudara dan areola :
coklat
- Kelainan-kelainan
payudara dan puting :
tidak ada
- Axila dan
clavicula :
normal
F.
Pemeriksaan
Thorak / dada
1.
Inspeksi Thorak
a.
Bentuk Thorak : normal chest
b.
Pernafasan
Frekwensi : 20x/m
Irama : reguler
c.
Tanda-tanda
kesulitan bernafas :
tidak ada
2.
Pemeriksaan
Paru
a.
Palpasi getaran
suara ( vocal fremitus ) :
normal terdengar diseluruh lapang paru
b.
Perkusi :
sonor
c.
Auskultasi
Suara Nafas :
Tidsk terdapat suara nafas tambahan
Suara Ucapan :
Intensitas dan kualitas sama
Suara Tambahan :
Tidak ada
3.
Pemeriksaan
Jantung
a.
Inspeksi dan
Palpasi
- Pulsasi : terdapat
pulsasi
- Ictus cordis :
tidak ada ictus cordis
b.
Perkusi
Batas-batas jantung :
Kanan atas : ics 2 linea sternalis dextra, kiri atas : ics 2 linea
sternalis sinistra
Kanan bawah : ics 4 linea sternalis sinistra, kiri bawah : ics 5 linea mid
clavicula sinistra.
c.
Auskultasi
-
Bunyi
jantung I: lup : ics 4 linea sternalis
sinistra,ics 5 midclavicula dxtra
-
Bunyi
jantung II: dup : ics 2 linea sternalis
sinistra, ics 2 linea sternalis sinistra
-
Bunyi jantung
Tambahan : tidaka ada
-
Bising / Murmur : tidak ada
-
Frekwensi
denyut jantung : 88x/m
G.
Pemeriksaan
Abdomen
a.
Inspeksi
- Bentuk abdomen : normal
-
Benjolan /
Massa :
tidak ada
-
Bayangan
pembuluh darah pada abdomen : tidak terlihat
b.
Auskultasi
-
Peristaltik
Usus : 16x/m
c.
Palpasi
-
Tanda nyeri
tekan :
tidak ada
-
Benjolan /
massa :
tidak ada
-
Tanda-tanda
ascites : tidak ada
-
Hepar : normal tidak ada pembesaran
-
Lien : tidak ada nyeri tekan
-
Titik Mc. Burne :
tidak ada nyeri tekan
d. Perkusi
-
Suara Abdomen
tympani
-
Pemeriksaan
Ascites
Tidak ada acites
H.
Pemeriksaan
Kelamin dan Daerah Sekitarnya
1.
Genetalia
a.
Kelainan – kelainan pada genetalia
eksterna dan daerah inguinal
tidak ada
2.
Anus dan Perineum
a.
Lubang
anus :
tidak terkaji
b.
Kelainan – kelainan pada anus dan
perineum :
tidak ada
I.
Pemeriksaan
Muskuloskeletal ( Ekstrimitas )
a. Kesimetrisan Otot :
otot simetris, kaki kanan terdapat
fraktur tibia
b.
Pemeriksaan Oedem :
tidak ada oedem
c.
Kekuatan Otot :
![]()
![]() 5 5
5 5
5 3
d.
Kelainan –
kelainan pada ekstrimitas dan kuku :
terdapat fraktur tibia di kaki kanan
J.
Pemeriksaan
Neurologi
1.
Tingkat kesadaran ( secara kuantitatif ) /
GCS :
Compos mentis 456
2.
Tanda – tanda
rangsangan otak ( meningeal sign ) :
Tidak ada
3.
Syaraf otak ( Nervus
cranialis ) :
Tidak ada kelainan syaraf
4.
Fungsi Motorik :
normal
5.
Fungsi Sensorik :
normal
6.
Refleks :
a.
Refleks
Fisiologis
Terdapat reflek
b.
Refleks
Patologis
normal tidak ada reflek patologis
K.
Pemeriksaan
Status Mental
a. Kondisi Emosi / Perasaan
stabil
b.
Orientasi
pasien dapat berorientasi dengan baik
c.
Proses berfikir
( ingatan, atensi, keputusan, perhitungan )
proses berfikir dan daya ingat baik
d.
Motivasi (
Kemauan )
px ingin segera sembuh
e.
Persepsi
baik
f.
Bahasa
Jawa indonesia
PEMERIKSAAN
PENUNJANG
A. Diagnosa Medis : fraktur tibia dextra
B. Pemeriksaan Diagnostik / Penunjang Medis :
1.
Laboratorium

2.
Rontgen
3.
E C G –
PENATALAKSANAAN DAN
TERAPI
- inj
santagesik 1x 2mg
- inf RL
500ml/14 tpm
ANALISA DATA
Nama
pasien :
Sdr.A
Umur : 21th
No. Register : 0529xx
|
NO |
KELOMPOK DATA |
PENYEBAB |
MASALAH KEPERAWATAN |
|
1. |
Tanda Mayor DS : px mengatakan nyeri pada kaki kanan DO : -
px tampak
menyeringai -
px tampak
gelisah Tanda Minor DS : - DO : -
TD :
110/20mmHg -
N : 8x/m -
RR : 20x/m -
S : 37c P : Post KLL Q : nyeri
seperti tertusuk-tusuk R : Tibia
Dextra S : skala 5 T : nyeri
bertambah saat kaki digerakkan |
Implus nyeri dibawa ke otak |
Nyeri Akut |
|
2. |
Tanda Mayor DS : Px
mengatakan khawatir dengan prosedural operasi DO : -
Px tampak
gelisah Tanda Minor DS :Px
mengeluh pusing DO : -
k/u baik, GCS
456 -
suara px
terdengar bergetar -
TD :
110/20mmH N : 8x/m RR : 20x/m S : 37c |
Trauma langsung/tidak langsung
Perubahan status kesehatan
Defisit pengetahuan |
Ansietas |
DIAGNOSA KEPERAWATAN
Nama
pasien :
Sdr.A
Umur : 21th
No. Register : 0529xx
|
NO |
TANGGAL MUNCUL |
DIAGNOSA KEPERAWATAN |
|
1 |
13-10-2021 13-10-2021 |
Nyeri akut
b.d diskontinuitas jaringan d.d px mengeluh nyeri Ansietas b.d
deficit pengetahuan d.d px tampak gelisah |
RENCANA ASUHAN
KEPERAWATAN
Nama
pasien :
Sdr.A
Umur : 21th
No. Register : 0529xx
|
NO |
DIAGNOSA KEPERAWATAN |
LUARAN (SLKI) |
INTERVENSI (SIKI) |
|
1. |
Nyeri akut
b.d diskontinuitas jaringan d.d px mengeluh nyeri |
Setelah dilakukan tindakan keperawatan selama 6 jam
diharapkan:tingkat nyeri
menurun(L08066) a.
keluhan nyeri
menurun b.
meringis
menurun c.
sikap
protektif menurun d.
gelisah
menurun e.
kesulitan
tidur menurun f.
frekuensi
nadi membaik |
Manajemen
nyeri (1.08238) Observasi: 1. identifikasi
lokasi,karakteristik,durasi,frekuensi,kuantitas,intensitas nyeri. 2. Identifikasi skala nyeri 3. Identifikasi faktor yang
memperberat dan memperingan nyeri Terapeutik: 4. Berikan tekhnik non
farmakologis untuk mengurangi rasa nyeri 5. Fasilitasi istirahat dan
tidur Edukasi: 6. Jelaskan penyebab periode dan
pemicu nyeri 7. Ajarkan tekhnik non
farmakologis untuk mengurangi rasa nyeri Kolaborasi: 8. Pemberian analgetik jika
perlu |
|
2. |
Ansietas
b.d deficit pengetahuan d.d px tampak gelisah |
Setelah dilakukan perawatan selama 1x24 jam
diharapkan tingkat Ansietas menurun(L.
09093) a.
Verbalisasi kebingungan menurun b.
Verbalisasi khawatir akibat
kondisi yang dihadapi menurun c.
Perilaku gelisah menurun d.
Perilaku tegang menurun e.
Konsentrasi membaik f.
Pola tidur membaik |
Reduksi Anxietas (I.09314) Observasi: 1.
Identifikasi saat tingkat anxietas
berubah (mis. Kondisi, waktu, stressor) 2.
Identifikasi kemampuan mengambil
keputusan 3.
Monitor tanda anxietas (verbal dan
non verbal Terapeutik: 4.
Ciptakan suasana terapeutik untuk menumbuhkan kepercayaan 5.
Temani pasien untuk mengurangi
kecemasan , jika memungkinkan 6.
Pahami situasi yang membuat anxietas 7.
Dengarkan dengan penuh perhatian 8.
Gunakan pedekatan yang tenang dan
meyakinkan 9.
Motivasi mengidentifikasi situasi
yang memicu kecemasan 10.
Diskusikan perencanaan realistis tentang peristiwa yang akan datang Edukasi: 11.
Jelaskan prosedur, termasuk sensasi
yang mungkin dialami 12.
Informasikan secara factual mengenai
diagnosis, pengobatan, dan prognosis 13.
Anjurkan keluarga untuk tetap bersama
pasien, jika perlu 14.
Anjurkan melakukan kegiatan yang
tidak kompetitif, sesuai kebutuhan 15.
Anjurkan mengungkapkan perasaan dan
persepsi 16.
Latih kegiatan pengalihan, untuk
mengurangi ketegangan 17.
Latih penggunaan mekanisme pertahanan
diri yang tepat 18.
Latih teknik relaksasi |
TINDAKAN KEPERAWATAN CATATAN PERKEMBANGAN
Nama
Pasien : Sdr.A Umur
: 21th No. Register
: 0529xx Kasus : fraktur tibia
dextra
|
NO |
NO. DX |
TANGGAL/ JAM |
IMPLEMENTASI |
TANDA TANGAN |
TANGGAL/ JAM |
E V A L
U A S I |
TANDA TANGAN |
|
1 2 |
1 2 |
13-10-2021 13.00 13.10 13.15 13.30 13-10-2021 13.05 13.10 13.20 13.30 13.35 |
1.
Mengidentifikasi
lokasi,karakteristik,durasi,frekuensi, kualitas,intensitas
nyeri. H: P:
post KLL Q : nyeri
seperti tertusuk-tusuk R: tibia
dextra S: skala
nyeri 5 T: nyeri
bertambah saat kaki digerakkan 2.
Mengidentifikasi skala nyeri H:
skala nyeri 5 3.
Mengidentifikasi respon nyeri non
verbal H: px
tampak menyeringai dan gelisah 4.
Memberikan teknik non farmakologi
untuk mengurangi nyeri H:
mengajari px latian nafas dalam 5.
Menjelaskan strategi meredakan nyeri H: px
dan keluarga faham cara nafas dalam secara mandiri 1.
Memonitor tanda-tanda ansietas H: px tampak
gelisah,suara bergetar 2.
Memotivasi situasi yang memicu
kecemasan H:
menjelaskan manfaat dari operasi 3.
Mendiskusikan tentang peristiwa yang
akan datang 4.
Menjelaskan prosedur, termasuk sensasi
yang akan dialami H: px
faham akan prosedur singkat dan sensasi pemberian anestesi 5.
Menginformasi secara faktual mengenal
diagnosis,pengobatan H: px
faham akan penyakitnya dan keharusan untuk operasi |
|
13-10-2021 14.00 13-10-2021 14.00 |
S : -
Px mengatakan nyeri pada kaki kanan O : -
Px tampak menyeringai -
Px tampak gelisah -
Px dan keluarga faham cara nfas dalam secara mandiri P: post KLL Q : nyeri seperti tertusuk-tusuk R: tibia dextra S: skala nyeri 5 T: nyeri bertambah saat kaki digerakkan A : - Masalah keperawatan
nyeri akut belum teratasi P : - Intervensi dihentikan
px masuk ke ruang operasi S : - Px
faham prosedur singkat operasi - Px
mengatakan faham akan penyakitnya dan keharusan operasi - Suara
px terdengar bergetar O : - Px
tampak gelisah TD :
110/70mmHg N :
88x/m RR :
20x/m S :
37c A : -
Masalah keperawatan ansietas teratasi
sebagian P : -
Intervensi dihentikan px masuk ke
ruang operasi |
|
BAB IV
PEMBAHASAN
A.
Trend dan Issue Keperawatan
a.
Trend
Trend
adalah sesuatu yang sedang “menjamur” atau sedang disukai dan digemari oleh
orang banyak yang sesuai dengan fakta. Trend merupakan suatu pola dari
peristiwa-peristiwa atau perilaku yang sama-sama dialami oleh banyak orang.
Trend juga merupakan hal yang sangat mendasar dalam pendekatan analisa yang
merupakan salah satu gambaran ataupun informasi yang terjadi saat ini yang
biasanya sedang banyak dibicarakan oleh masyarakat. (Nasir, 2016)
b.
Issue
Issue
adalah suatu peristiwa atau kejadian yang dapat diperkirakan terjadi atau tidak
terjadi pada masa mendatang dan merupakan suatu hal yang sedang dibicarakan
banyak orang tetapi masih belum jelas fakta atau buktinya. (Nasir, 2016)
c.
Trend dan Issue Keperawatan
Trend
dan Issue keperawatan merupakan suatu yang sedang dibicarakan banyak orang
tentang praktek ataupun mengenai keperawatan baik itu berdasarkan fakta atau
tidak, trend dan issue keperawatan tentunya menyangkut aspek legal dan etis
dalam dunia keperawatan. (Nadziel, 2013)
B.
Protokol
ERAS (Enhanced Recovery
After Surgery) sebagai
Trend dan Issue Keperawatan Bedah
a.
Definisi
ERAS
Enhanced Recovery
After Surgery (ERAS) dikenal juga sebagai fast
track surgery atau
Enhanced
Recovery Protocol (ERP) adalah penatalaksanaan perioperasi yang berbasis
multimodal yang didesain
untuk menurunkan morbiditas, lama rawat
inap, meningkatkan waktu pemulihan paska operasi dan meminimalkan
komplikasi
paska operasi. ERAS menggabungkan beberapa
teknik perioperasi yang bertujuan
untuk mobilisasi dini paska operasi
dan menurunkan respon stress selama
operasi.
Protocol ERAS
(Enhanced Recovery
After Surgery) merupakan jalur
perawatan perioperative multimodal yang mengembalikan keadaan fisiologis tubuh
pasca operasi seoptimal sebelum pembedahan dan mengurangi dampak stress bedah
(Kehlet,2014). Berdasarkan penelitian di Tiongkok , pasien dengan kepatuhan
ERAS 80-100% memiliki presentasi komplikasi 16,7% dan median lama rawat inap 8
hari. Bila di bandingkan, pasien dengan kepatuhan 0-60% pada penelitian yang
sama memiliki presentase komplikasi 41,3% dengan median lama rawat selama 12
hari (Li et al,2017).
b. Tujuan
Secara umum ERAS
bertujuan untuk mengoptimalkan persiapan operasi,
mencegah/ menghindari cedera iatrogenik intraoperative, meminimalkan respon stress setelah pembedahan, mengurangi atau mengatasi perubahan metabolik yang
terjadi, mempercepat penyembuhan dan kembalinya fungsi
normal, mendeteksi sedini mungkin
adanya proses penyembuhan yang tidak normal
dan melakukan
intervensi sedini mungkin jika
diperlukan.
c. Manfaat
Implementasi ERAS pada pasien
operasi memilik
manfaat baik untuk pasien maupun penyedia
layanan kesehatan. Jika proses ERAS dimulai sejak preadmisi
atau bahkan dimulai pada setting
pelayanan kesehatan primer,
pasien akan lebih siap dioperasi saat admisi, yang secara
tidak
langsung akan mengurangi waktu tunggu operasi
elektif. Di rumah sakit,
ketika
ERAS di implementasikan bersama
dengan pelayanan
lainnya yang berbasis bukti, maka tidak ada perubahan fisiologi
yang berarti
sehingga proses pemulihanpun akan
berlangsung cepat. Nyeri, disfungsi
usus postoperative (pada operasi colorectal)
dan imobilisasi
terminimalkan. Hasilnya, lama
rawat pasien di rumah sakit
akan lebih singkat, risiko komplikasi
terkait perawatan dan risiko infeksi
nosokomial berkurang.
ERAS dapat meningkatkan
hubungan baik antar pasien
dan professional pemberi
asuhan (dokter, perawat, ahli gizi, dll), meningkatkan
kepercayaan pasien dan kerjasama
pasien serta
mampu meningkatkan kepuasan pasien.
Sistem ERAS sangat relevan diimplementasikan
di era Jaminan Kesehatan
Nasional karena mampu mewujudkan pelayanan
yang efisien tanpa meninggalkan
prinsip keselamatan pasien (patient safety) dan pelayanan berfokus pada pasien (patient
centered care).
d.
Alur ERAS
Tabel Alur ERAS diambil dari Ljundqvist O, Scott
M, Fearon KC. 2017. Enhanced Recovery After
Surgery: A Review.
|
No |
Elemen |
Efek
Positif |
|
Preadmisi |
||
|
1. |
Menghentikan rokok dan konsumsi alkohol. |
Mengurangi komplikasi |
|
2. |
Skrining preoperative, jika diperlukan
dilakukan asesement, dan suport nutrisi. |
Mengurangi komplikasi |
|
3. |
Mengoptimalkan medikasi penyakit kronis yang
diderita pasien. |
Mengurangi komplikasi |
|
Preoperatif |
||
|
1. |
Konseling
dan edukasi preoperatif pada pasien dan keluarga. |
Mengurangi kecemasan pasien
melibatkan keluarga untuk
meningkatkan kepatuhan terhadap
protokol perawatan. |
|
2. |
Terapi karbohidrat preoperative |
Mengurasi resistensi insulin, improve
well-being, percepatan pemulihan |
|
3. |
Profilaksis
antitrombosis preoperative |
Mengurangi komplikasi
tromboemboli |
|
4. |
Profilaksis
antibiotik preoperative |
Mengurangi angka infeksi |
|
5. |
Profilaksis
mual muntah perioperative |
Mengurangi keluhan
mual muntah postoperative |
|
Intraoperatif |
||
|
1. |
Tehnik
pembedahan yang invasive |
Mengurangi komplikasi,
pemulihan yang cepat, mungurangi nyeri. |
|
2. |
Anestesi
yang tersetandar, menghindari penggunaan
opioid yang long acting |
Menghindari atau mengurangi risiko
ileus, postoperatif. |
|
3. |
Menjaga keseimbangan cairan untuk menghindari
terjadinya over/ underhydration, mengadministrasikan
vasopressor untuk mensupport tekanan darah |
Mengurangi
komplikasi, mengurangi ileus
postoperative |
|
4. |
Anestesi
epidural untuk pembedahan terbuka |
Mengurangi
respon stress, insulin resisten, dan manajemen dasar postoperative |
|
5. |
Merestriksi penggunaan drain |
Mensupport mobilisasi, mengurangi nyeri dan ketidaknyamanan, tidak ada manfaat yang terbukti |
|
6. |
Melepas NGT sebelum pasien dibangunkan |
Mengurangi risiko
pneumonia, mensupport intake oral
padat |
|
7. |
Mengontrol suhu tubuh menggunakan selimut aliran-udara-hangat dan
cairan intravena yang dihangatkan |
Mengurangi komplikasi |
|
Postoperatif |
||
|
1. |
Mobilisasi dini (hari operasi) |
Mensupport pemulihan pergerakan normal |
|
2. |
Intake
cair dan padat secara oral sedini mungkin (ditawarkan
di hari operasi) |
Mensupport suplai energi dan protein,
mengurangi resistensi insulin yang disebabkan kelaparan. |
|
3. |
Pelepasan kateter urin sedini mungkin dan cairan intravena (pagi
setelah operasi) |
Mensupport ambulasi dan mobilisasi |
|
4. |
Menggunakan permen karet dan agen laksatif
dan agent penghambat opioid (jika
menggunakan opioid) |
Mensupport pemulihan fungsi usus |
|
5. |
Intake suplemen nutrisi
kaya protein dan energi |
Meningkatkan energi dan intake protein sebagai tambahan makanan
normal |
|
6. |
Pendekatan multimodal untuk kontrol
nyeri hemat opioid |
Kontrol nyeri, mengurangi resistensi insulin, support mobilisasi |
|
7. |
Pendekatan multimodal untuk mengontrol mual muntah |
Meminimalkan mual muntah postoperatif dan
support energi dan intake protein |
|
8. |
Melakukan perencanaan pemulangan pasien |
Menghindari penundaan pemulangan karena sebab
yang tidak perlu |
|
9. |
Mengaudit proses luaran tim multiprofesional dan multidisiplin secara
teratur |
Memonitor dan evaluasi
pelayanan (kunci perbaikan luaran) |
e.
Protokol
ERAS (Enhanced Recovery
After Surgery) sebagai
Trend dan Issue Keperawatan Bedah
Fraktur terjadi akibat trauma, beberapa fraktur
terjadi secara sekunder akibat proses penyakit seperti osteoporosis yang
menyebabkan fraktur-fraktur yang patologis. Fraktur dibagi berdasarkan dengan
kontak dunia luar, yaitu meliputi fraktur tertutup dan terbuka. Fraktur
tertutup adalah fraktur tanpa adanya komplikasi, kulit masih utuh, tulang tidak
keluar melalui kulit. Fraktur terbuka adalah fraktur yang merusak jaringan
kulit, karena adanya hubungan dengan lingkungan luar, maka fraktur terbuka
sangat berpotensi menjadi infeksi (Asrizal, 2014; Rahmawati et al., 2018).
Fraktur tibia-fibula adalah fraktur multipel yang umum
secara klinis terletak ditungkai bawah dengan empat kompertemen fasia tertutup.
Hematoma hemorargik pasca fraktur dan peningkatan permiabilitas vaskuler dari
reaksi inflamasi menyebabkan pembengkakan ekstremitas yang parah. Oleh karena
itu, fraktur tibia dan fibula memerlukan perawatan detumescence yang efektif,
jika tidak mungkin komplikasi serius seperti kegagalan penutupan primer
sayatan, dehiscence sayatan, infeksi sayatan, osteomielitis, sindrom
kompartemen, dan bahkan nonunion, dan kecacatan. Untuk itu fraktur tibia dan fibula
memerlukan perawatan bedah.
Dalam dunia keperawatan bedah trend yang sedang ada
adalah ERAS
(Enhanced Recovery
After Surgery) yang merupakan protokol operasi baru yang
menyederhanakan proses pasien sebelum, selama, dan setelah operasi. Program ini
bertujuan untuk mempersingkat lama rawat inap bagi pasien dan memfasilitasi
mobilitas dan pemulihan dini sekaligus meningkatkan hasil dan pengalaman pasien
secara keseluruhan. (Anonim, 2022)
Hal tersebut didukung oleh penelitian yang
dilakukan Muhammad Yusuf, dkk (2021) bahwa penerapan protokol ERAS efektif
sebagai upaya menurunkan Length of Stay
(Lama Rawat Pasien) pasien operasi elektif digestif dengan selisih rerata LOS
antara pasien dengan protokol ERAS dan tanpa ERAS adalah 4-6 hari.
Memfasilitasi/ pemberian mobilisasi dini
yang termasuk dalam standar ERAS penting dilakukan karena mobilisasi
dini mampu melancarkan sistem peredaran darah dan membantu sistem tubuh kembali
normal, yang dibuktikan penelitian Andri, Juli., dkk (2020) bahwa pelaksanaan
mobilisasi dan ambulasi dini dapat mengurangi nyeri pada pasien post op fraktur
ekstremitas bawah.
Dari fakta dan opini yang ada protokol ERAS layak
menjadi trend dalam dunia keperawatan bedah . Hal tersebut karena implementasi
ERAS pada pasien opersi memiliki manfaat baik untuk pasien maupun penyedia
layanan kesehatan juga protokol ERAS dapat mengurangi komplikasi, mengurangi rasa sakit, mempersingkat masa rawat
inap, mengurangi biaya rawat inap, dan memungkinkan pasien untuk kembali hidup,
dan pulih secepat mungkin.
Dari hasil diskusi kelompok bahwa protokol ERAS dapat
menjadi protokol yang sangat efektif diimplementasikan dalam keperawatan
khususnya keperawatan bedah karena mampu mewujudkan pelayanan yang efisien
tanpa meninggalkan prinsip keselamatan
pasien (Patient Safety) dan pelayanan
berfokus pada pasien (Patient Centered
Care).
f.
Peran
Perawat dalam Prosedur ERAS
Agar program ERAS dapat
dipertahankan dalam praktik
klinis, beberapa penelitian mengacu pada pentingnya peran
perawat/ fasilitator ERAS' (Bradley Hendricks dan Carter 2012,
Rooth dan Sidhu 2012). Telah diidentifikasi bahwa peran ini penting dalam memastikan
keberhasilan penerapan ERAS dan meningkatkan
kepatuhan pasien
(Bradley Hendricks dan Carter 2012). Selama
20 tahun terakhir, peran ini semakin mapan dan, pada 2019, 150 anggota ERAS UK telah terdaftar
dengan gelar
perawat ERAS atau peran serupa seperti fasilitator, koordinator, manajer proyek, atau spesialis
perawat.
Peran
perawat dalam protocol ERAS antara lain:
1. Tindakan utama sebelum operasi
adalah:
a. informasi pasien yang baik;
b. Penilaian rinci komorbiditas;
c. Optimalisasi nutrisi
(penyaringan pasien malnutrisi,pengukuran
sarkopenia);
d. Skrining dan pengobatan anemia
pra operasi
e. Imunonutrisi oral;
f. Persiapan fisik pernapasan dengan
inspirometri
insentif pada pasien PPOK;
g.
Berhenti
merokok, mungkin
dengan konsultasi
kecanduan.
2. Poin penting selama operasi
adalah:
a. Mendukung pendekatan invasif minimal
(laparoskopi atau bantuan robot);
b. Batasi tekanan insuflasi abdomen;
c. Memastikan manajemen cairan yang lebih baik;
d. Mendukung penggunaan molekul anestesi short-acting;
e.
Mencapai
hemat
morfin intraoperative
3.
Setelah intervensi, tindakan yang dilakukan adalah:
- Pelepasan awal slang nasogastrik (idealnya pada
akhir operasi,
sebelum pergi ke
ruang pemulihan);
- Manajemen nyeri yang
optimal dengan hemat
morfin
- Pencegahan mual dan
muntah;
- Memberi makan
- Mobilisasi dini.
g. Evidance
Based Practice ERAS Protocol
|
Titlte |
Pupolation |
Intervention |
Comparison |
Outcomes |
Study design |
|
Penerapan Protokol Enhance
Recovery After Surgery (ERAS) pada Pasien Operasi Elektif Digestif
sebagai Upaya Menurunkan Length of Stay
Pasien Pasca Pembedahan di RSUD dr. Zaenal Abidin Banda Aceh Tahun 2019 Yusuf, Muhammad, Teuku Yasir, dan Rovy Pratama (2021) |
Penelitian
ini dilakukan pada pasien usia dewasa (18–50 tahun) yang akan menjalani
operasi elektif digestif di RSUDZA sebanyak 84 pasien sesuai dengan kriteria
inklusi. |
Penelitian
dilakukan selama 5 bulan sejak bulan April hingga Agustus 2019. Sebanyak 84
pasien terlibat dalam penelitian ini dengan distribusi 42 orang pada
masing-masing kelompok untuk menerapkan protokol ERAS. |
Subjek
penelitian dibedakan menjadi 2 kelompok yakni kelompok dengan protokol ERAS
dan tanpa protokol ERAS. |
Penelitian
ini membuktikan bahwa dengan penerapan protokol ERAS memiliki masa perawatan
lebih singkat dibanding tanpa protokol ERAS atau metode konvesional (p<0,05).
Selisih rerata LOS antara pasien dengan protokol ERAS dan tanpa ERAS 4.6
hari. Dengan menggunakan metode ini, Gillissen, dkk (2013) berhasil
menurunkan LOS pasien dengan pembedahan kolerektal dari 10 hari menjadi 6
hari. Selanjutnya Bardaram, dkk melaporkan protokol ERAS mempersingkat masa
penyembuhan 8 pasien yang menjalani prosedur pembedahan reseksi sigmoid dan
pulang setelah 2 hari perawatan. |
Menggunakan
uji statistik Mann Whitney dengan tingkat kepercayaan 95% dan design
penelitian true eksperiment. |
|
Successful Implementation
of an Enhanced Recovery After Surgery Program Shortens Length of Stay and Improves
Postoperative Pain, and Bowel and Bladder Function After Colorectal Surgery
(Implementasi yang Berhasil dari Program Pemulihan Setelah Pembedahan yang
Ditingkatkan Memperpendek Masa Rawat Inap dan Meningkatkan Nyeri Pasca
Operasi, serta Fungsi Usus, dan Kandung Kemih Setelah Operasi Kolerektal) Sarin, A., Litonius, E. S., Naidu, R., Yost, C. S.,
Varma, M. G., & Chen, L. (2016). |
Semua pasien yang menjalani operasi perut kolerektal di
satu RS di University of California, San Frascisco. |
Implementasi prosedur pra-ERAS dilakukan dari Juni 2012
hingga Agustus 2013 (terhitung 14 bulan) dengan 298 prosedur pada 245 pasien dan
setelah itu dimulainya implementasi ERAS dengan 310 prosedur pada 279 pasien
yang menjalani operasi perut kolerektal. |
Penelitian ini membandingkan kelompok pra-ERAS dan ERAS. |
ERAS menurunkan lama rawat inap total rata-rata RS (6,4
hingga 4,4 hari) dan lama rawat inap pasca prosedur (6,0 hingga 4,1 hari).
Tingkat penerimaan kembali semua sebab selama 30 hari menurun dari 21 menjadi
9,4 %. Skor nyeri membaik pada hari 0 pasca operasi (3,2-2,1) dan hari 1
(3,2-2,6) meskipun opioid menurun. Waktu rata-rata untuk makanan padat pertama
menurun 4,7 menjadi 2,7 hari dan durasi kateterisasi urin menurun dari 74
menjadi 46 jam. |
Menggunakan statistik uji-t, uji Mann-Whitney U, dan uji
eksak Fisher dan design penelitian true eksperiment. |
|
Enhenced
Recovery After Surgery (ERAS) bin Elective Intertrochanteric Fracture
Patients of Hospital Stay (LOS) Without Comprasing Functional Outcome (Peningkatan Pemulihan
Setelah Operasi (ERAS) pada Pasien Fraktur Intertrochanteric Efektif
Menghasilkan Pengurangan Lama Tinggal di Rumah Sakit (LOS) Tanpa Mengorbankan
Hasil Fungsional. Yan Kang, dkk. (2019) |
Sebanyak 100 pasien fraktur intertrokanterik yang memenuhi
kriteria inklusi. |
Pasien dipilih antara Januari 2016 dan Desember 2017 yg
memenuhi kriteria inklusi. Prosedur ERAS dikaitkan dengan LOS yang lebih
pendek, skor VAS pasca operasi yang lebih rendah, pengurangan konsumsi
opioid, mobilisasi lebih awal, peningkatan yang signifikan dalam skor HHS
rata-rata pada 3 bulan pasca operasi, risiko komplikasi yang lebih rendah,
tingkat penerimaan kembali yang lebih rendah, dan operasi ulang dan
kemungkinan yang lebih tinggi untuk dipulangkan. |
Perbadingan jalur ERAS 50 pasien dan jalur perawatan
tradisional 50 pasien. |
Serangkaian pasien fraktur intertrokanterika yang diobati
dengan prosedur ERAS ortopedi menunjukkan bahwa prosedur ini mampu mengurangi
LOS dan mempertahankan fungsi pinggul tanpa mengorbankan hasil fungsional. Rata-rata
LOS pada kelompok ERAS adalah 5-7 hari (rata-rata, 5,82 ± 0,64 hari) dibandingkan dengan 7-9 hari (rata-rata,
8,21 ± 0,83 hari) pada kelompok rehabilitasi tradisional. Perbedaan
rata-rata LOS antara kedua kelompok secara statistik signifikan. Selanjutnya,
secara signifikan lebih banyak pasien dalam kelompok ERAS meninggalkan rumah
sakit dalam waktu 4 hari setelah operasi. Mobilisasi dini (<24 jam) dicapai pada semua pasien
dalam kelompok ERAS. Delapan puluh dua pasien yang melakukan mobilisasi dini
berhasil dipulangkan dalam waktu 4 hari atau kurang. Hal ini berbeda dengan
kelompok kontrol, yang menunjukkan hanya 48% pasien yang melakukan mobilisasi
dalam 24 jam setelah operasi mereka. Ada peningkatan yang signifikan dalam
nilai rata-rata HHS pada kelompok ERAS pada 3 bulan tetapi tidak ada perbedaan
yang signifikan secara statistik antara kelompok pada 6 bulan pasca operasi.
Selain itu, tidak ada perbedaan statistik dalam skor rata-rata ADL baik pada
3 dan 6 bulan pasca operasi. Ada
perbedaan yang signifikan secara statistik dalam komplikasi antara ERAS dan
kelompok kontrol. Semua luka sembuh terutama tanpa komplikasi klinis seperti
infeksi, trombosis vena dalam pada ekstremitas bawah, dan emboli paru selama
masa tindak lanjut. Terdapat 4 kasus komplikasi pada kelompok ERAS dan 10
kasus pada kelompok rehabilitasi tradisional pasca operasi, yang memiliki
perbedaan statistik yang signifikan |
Studi
desain kuasi-eksperimental yang membandingkan kohort prospektif (ERAS:
Januari–Desember 2017) dengan kohort jalur perawatan standar historis
(kontrol: Januari–Desember 2016). |
|
The Impact
of Enhanced Recovery After Surgery (ERAS) Protocol Complience on Morbidity
from Resection for Primary Lung Cancer (Dampak
Kepatuhan Pemulihan Setelah Operasi (ERAS) yang Ditingkatkan pada Morbiditas
dari Reaksi untuk Kanker Paru Primer Luke J, dkk. (2017) |
Pasien berturut-turut yang menjalani reseksi paru untuk
kanker paru primer antara April 2012 dan Juni 2014 di pusat rujukan regional
di Inggris. |
Semua pasien mengikuti protokol 15-elemen Enhanced
Recovery After Surgery yang terstandarisasi. Bidang data utama termasuk
kepatuhan protokol dengan elemen individu, patofisiologi , dan faktor
operasi. Morbiditas tiga puluh hari diambil sebagai ukuran hasil utama dan
diklasifikasikan secara apriori menurut sistem Clavien-Dindo. Model regresi
logistik dirancang untuk mengidentifikasi faktor risiko independen untuk
morbiditas dan lama rawat inap. |
Pengaruh jalur Enhanced Recovery After Surgery terhadap
morbiditas dan lama rawat pada pasien yang menjalani reseksi paru untuk
kanker paru primer. |
Peningkatan kepatuhan dengan jalur Peningkatan Pemulihan
Setelah Pembedahan dikaitkan dengan peningkatan hasil klinis setelah reseksi
untuk kanker paru primer. Beberapa elemen, termasuk mobilisasi dini,
tampaknya lebih berpengaruh daripada yang lain. Sebanyak 422 pasien berturut-turut menjalani reseksi paru
selama periode 2 tahun, di antaranya 302 (71,6%) menjalani operasi
torakoskopi dengan bantuan video. Lobektomi dilakukan pada 297 pasien
(70,4%). Komplikasi dialami oleh 159 pasien (37,6%). Rata-rata lama rawat
inap adalah 5 hari (kisaran, 1-67), dan 6 pasien (1,4%) meninggal dalam waktu
30 hari setelah operasi . Ada hubungan
terbalik yang signifikan antara kepatuhan protokol dan morbiditas setelah
penyesuaian untuk faktor perancu (rasio odds, 0,72; interval kepercayaan 95%,
0,57- 0,91; P < .01). Usia, lobektomi atau pneumonektomi, lebih dari 1
reseksi, dan mobilisasi tertunda merupakan prediktor independen morbiditas.
Usia, kurangnya minuman karbohidrat sebelum operasi, rencana masuk unit
ketergantungan tinggi/unit terapi intensif, mobilisasi tertunda, dan
pendekatan terbuka merupakan prediktor independen dari keterlambatan pulang (lama
rawat inap >5 hari) |
Desain penelitian analitik |
|
Enhanced
Recovery After Surgery Pathway Reduces the Length of Hospital Stay Without
Additional Complications in Lumbar Disc Herniation Treated by Percutaneous
Endoscopic Transforaminal Discectomy
(Peningkatan Pemulihan Setelah Jalur Operasi Mengurangi Lama Rawat Inap di
Rumah Sakit Tanpa Komplikasi Tambahan Pada Herniasi Lumbal Yang Diobati dengan
Diskektomi Transforaminal Endoskopik Perkutan) Wang Duojun et al. (2021) |
Sebanyak 120 pasien LDH (Lumbar Disc Herniation) segmen tunggal yang diseleksi dari
Januari 2019 hingga Januari 2021 memenuhi kriteria inklusi. |
Semua pasien LDH (L4/5) yang telah diobati dengan PETD di
institusi kami. Studi kuasi-eksperimental diadopsi antara pasien yang dirawat
di ERAS setelah PETD dengan mereka yang direhabilitasi pada jalur
tradisional. Kedua kelompok dianalisis untuk LOS, waktu operasi, komplikasi,
visual analog scale (VAS), Oswestry Dysfunction Index (ODI), biaya rawat inap
(HE), dan peningkatan kriteria penilaian efikasi MacNab (MacNab). |
60 Pasien jalur ERAS dengan 60 pasien jalur perawatan
tradisional |
Ada perbedaan yang signifikan antara skor LOS pasca
operasi VAS dan ODI pada hari ke-3 setelah operasi antara kedua kelompok ( P
<0,05). Insiden komplikasi dan HE serupa pada kedua kelompok ( P >
0,05). Rerata LOS menurun dari 3,47 ± 1,14 hari menjadi 5,65 ± 1,39 hari
setelah penerapan jalur ERAS ( P <0,05). |
Studi desain kuasi-eksperimental dengan uji statistik uji-t dua sampel
independen. |
|
The
Effectiveness of a Self-Made Modular Elastic Compression Device for Patients
With a Fracture of The Tibia and Fibula
(Efektivitas Perangkat Kompresi Elastis Modular Buatan Sendiri untuk Pasien dengan
Fraktur Tibia dan Fibula) Zeng et al. (2020) |
Sebanyak
59 pasien dewasa dengan fraktur unilateral tibia dan fibula yang sesuai
dengan kriteria inklusi. |
Lima
puluh sembilan pasien dewasa sehat dengan fraktur unilateral tibia dan fibula
secara acak dibagi menjadi kelompok eksperimen dan kelompok kontrol. Kelompok
eksperimen diberi perangkat kompresi elastis gabungan buatan sendiri untuk
perawatan kompresi anggota badan yang terkena setelah operasi. Titik akhir
utama termasuk kenyamanan, keamanan, dan efektivitas perangkat kompresi
elastis modular buatan sendiri untuk pasien dengan fraktur tibia dan fibula. |
Perbedaan
efek Enhanced Recovery After Surgery (ERAS) antara penerapan perangkat
kompresi elastis modular buatan sendiri pada tekanan ekstremitas bawah dan
traksi sederhana untuk mengangkat ekstremitas yang terkena pada pasien dengan
fraktur tibia dan fibula. Terdapat
29 kasus pada kelompok eksperimen dan 30 kasus pada kelompok kontrol. |
Tidak
ada perbedaan yang signifikan antara kedua kelompok dalam data umum: usia,
jenis kelamin, lokasi fraktur, dan penyebab cedera. Waktu eliminasi
pembengkakan pra operasi adalah 3,3 ± 1,2 hari, dan waktu penghapusan
pembengkakan pasca operasi adalah 3,1 ± 1,4 hari pada kelompok eksperimen;
waktu eliminasi pembengkakan pra operasi adalah 6,3 ± 1,2 hari, dan waktu
penghapusan pembengkakan pasca operasi adalah 7,3 ± 1,2 hari pada kelompok
kontrol. Derajat pembengkakan pra operasi dan pasca operasi pada kelompok
eksperimen lebih pendek dibandingkan pada kelompok kontrol. Perbedaan waktu
detumescence pasca operasi antara kelompok eksperimen (3,1 ± 1,4 hari) dan kelompok
kontrol (7,3 ± 1,2 hari) adalah signifikan, dan total rawat inap adalah 8,1 ±
1.P <0,05) |
Desain analitik dengan uji statistik Chi-squere. |
Kesimpulan Analisa PICOS :
Dari analisa PICOS di atas didapatkan bahwa semua
penelitian dilakukan dengan obyek penelitian adalah pasien operasi dengan populasi
yang digunakan 59-422 pasien. Dari intervensi ERAS pada fase postoperatif
berkontribusi terhadap lama rawat inap (LOS) diantaranya penelitian Yusuf, Muhammad, Teuku Yasir, dan
Rovy Pratama (2021), membuktikan bahwa dengan
penerapan protokol ERAS memiliki masa perawatan lebih singkat dibanding tanpa
protokol ERAS atau metode konvesional (p<0,05). Selisih rerata LOS antara
pasien dengan protokol ERAS dan tanpa ERAS 4.6 hari. Dengan menggunakan metode
ini, Gillissen, dkk (2013) berhasil menurunkan LOS pasien dengan pembedahan
kolerektal dari 10 hari menjadi 6 hari. Selanjutnya Bardaram, dkk melaporkan
protokol ERAS mempersingkat masa penyembuhan 8 pasien yang menjalani prosedur
pembedahan reseksi sigmoid dan pulang setelah 2 hari perawatan. Penelitian juga
oleh Sarin, A., Litonius, E. S., Naidu, R., Yost, C. S., Varma, M. G., &
Chen, L. (2016) dengan
298 prosedur pada 245 pasien dan setelah itu dimulainya implementasi ERAS
dengan 310 prosedur pada 279 pasien yang menjalani operasi perut kolerektal
membuktikan bahwa ERAS menurunkan lama rawat inap total rata-rata RS (6,4
hingga 4,4 hari) dan lama rawat inap pasca prosedur (6,0 hingga 4,1 hari). Penelitian Luke J, dkk. (2017) menyatakan peningkatan kepatuhan
dengan jalur Peningkatan Pemulihan Setelah Pembedahan (ERAS) dikaitkan dengan
peningkatan hasil klinis setelah reseksi untuk kanker paru primer. Beberapa
elemen, termasuk mobilisasi dini, tampaknya lebih berpengaruh daripada yang
lain. Sebanyak 422 pasien berturut-turut menjalani reseksi paru selama periode
2 tahun, di antaranya 302 (71,6%) menjalani operasi torakoskopi dengan bantuan
video. Lobektomi dilakukan pada 297 pasien (70,4%). Komplikasi dialami oleh 159
pasien (37,6%). Rata-rata lama rawat inap adalah 5 hari (kisaran, 1-67), dan 6
pasien (1,4%) meninggal dalam waktu 30
hari setelah operasi .
Yan Kang, dkk. (2019) menyatakan
bahwa pada pasien fraktur intertrokanterika
yang diobati dengan prosedur ERAS ortopedi mampu mengurangi LOS dan
mempertahankan fungsi pinggul tanpa mengorbankan hasil fungsional. Rata-rata
LOS pada kelompok ERAS adalah 5-7 hari (rata-rata, 5,82 ± 0,64 hari)
dibandingkan dengan 7-9 hari (rata-rata, 8,21 ± 0,83 hari) pada kelompok
rehabilitasi tradisional. Menurut penelitian Wang Duojun et al. (2021) yang
meneliti 120 pasien LDH (Lumbar Disc
Herniation) segmen tunggal dengan sampel 60 pasien jalur ERAS dan 60 pasien
jalur perawatan tradisional menyimpukan bahwa ada perbedaan yang signifikan antara
kedua kelompok. Rerata LOS menurun dari 3,47 ± 1,14 hari menjadi 5,65 ± 1,39
hari setelah penerapan jalur ERAS ( P <0,05). Peneliti Zeng et al. (2020) yang menilti perbedaan efek Enhanced Recovery After
Surgery (ERAS) antara penerapan perangkat kompresi elastis modular buatan
sendiri pada tekanan ekstremitas bawah dan traksi sederhana untuk mengangkat
ekstremitas yang terkena pada pasien dengan fraktur tibia dan fibula menyatakan
derajat pembengkakan pra operasi dan pasca operasi pada kelompok eksperimen
lebih pendek dibandingkan pada kelompok kontrol dengan waktu eliminasi
pembengkakan pra operasi adalah 3,3 ± 1,2 hari, dan waktu penghapusan
pembengkakan pasca operasi adalah 3,1 ± 1,4 hari pada kelompok eksperimen;
waktu eliminasi pembengkakan pra operasi adalah 6,3 ± 1,2 hari, dan waktu
penghapusan pembengkakan pasca operasi adalah 7,3 ± 1,2 hari pada kelompok
kontrol sedangkan perbedaan waktu detumescence pasca operasi antara kelompok
eksperimen (3,1 ± 1,4 hari) dan kelompok kontrol (7,3 ± 1,2 hari) adalah
signifikan, dan total rawat inap adalah 8,1 ± 1. (P <0,05).
Jadi dapat disimpulkan bahwa protokol ERAS dapat
menurunkan LOS pasien operasi baik itu operasi pada sistem gastrointestinal, thoraks, maupun operasi karena
fraktur.
BAB
V
KESIMPULAN
DAN SARAN
A. Kesimpulan
Fraktur merupakan rusaknya kontinuitas struktur tulang
yang menyebabkan pergeseran fragmen tulang hingga deformitas. Pada luka fraktur
dan luka insisi dapat terjadi edema dan nyeri yang mengakibatkan keterbatasan
lingkup gerak sendi,dan keterbatasan klien dalam menumpu berat badannya
sehingga seringkali klien mengalami gangguan mobilitas fisik (Çelik et al.,
2018). Fraktur
dibagi berdasarkan dengan kontak dunia luar, yaitu meliputi fraktur tertutup
dan terbuka. Fraktur tertutup adalah fraktur tanpa adanya komplikasi, kulit
masih utuh, tulang tidak keluar melalui kulit. Fraktur terbuka adalah fraktur
yang merusak jaringan kulit, karena adanya hubungan dengan lingkungan luar,
maka fraktur terbuka sangat berpotensi menjadi infeksi (Asrizal, 2014;
Rahmawati et al., 2018).
Fraktur tibia-fibula adalah fraktur multipel yang umum
secara klinis terletak ditungkai bawah dengan empat kompertemen fasia tertutup.
Hematoma hemorargik pasca fraktur dan peningkatan permiabilitas vaskuler dari
reaksi inflamasi menyebabkan pembengkakan ekstremitas yang parah. Oleh karena
itu, fraktur tibia dan fibula memerlukan perawatan detumescence yang efektif,
jika tidak mungkin komplikasi serius seperti kegagalan penutupan primer
sayatan, dehiscence sayatan, infeksi sayatan, osteomielitis, sindrom
kompartemen, dan bahkan nonunion, dan kecacatan. Untuk itu fraktur tibia dan
fibula memerlukan perawatan bedah.
Dalam
dunia keperawatan bedah trend yang sedang ada adalah ERAS
(Enhanced Recovery
After Surgery) yang merupakan protokol operasi baru yang
menyederhanakan proses pasien sebelum, selama, dan setelah operasi. Definisi Enhanced Recovery After Surgery (ERAS) dikenal juga sebagai fast track surgery atau
Enhanced
Recovery Protocol (ERP) adalah penatalaksanaan perioperasi yang berbasis
multimodal yang didesain
untuk menurunkan morbiditas, lama rawat
inap, meningkatkan waktu pemulihan paska operasi dan meminimalkan
komplikasi
paska operasi. Program ini bertujuan untuk mempersingkat lama rawat
inap bagi pasien dan memfasilitasi mobilitas dan pemulihan dini sekaligus
meningkatkan hasil dan pengalaman pasien secara keseluruhan. (Anonim, 2022)
B. Saran
1. Bagi
Institusi Rumah Sakit
Dengan
adanya makalah ini diharapkan bisa menjadi bahan masukan dan evaluasi yang
diperlukan dalam pelaksanaan praktek pelayanan keperawatan khususnya pada
keperawatan medical bedah pada kasus fraktur tibia dengan menerapkan protokol
ERAS.
2. Bagi
Instansi Akademi
Diharapkan
dapat berguna sebagai bahan referensi dan menambah pustaka bagi institusi
tentang kasus fraktur tibia dekstra dengan trend protokol ERAS (Enhanced Recovery After Surgery) dalam keperawatan bedah.
3. Bagi
penulis
Diharapkan
dapat belajar lagi dalam penulisan makalah dan menambah pustaka baru dalam
pengerjakan laporan-laporan.
4. Bagi
Pembaca
Diharapkan
makalah ini dapat menambah pengetahuan tentang asuhan keperawatan medical bedah
dengan kasus fraktur tibia dan trend issu keperawatan bedah.
DAFTAR
PUSTAKA
Andri, Juli., dkk. 2020. Nyeri
pada Pasien Post Op Fraktur Ekstremitas Bawah dengan Pelaksanaan Mobilisasi dan
Ambulasi Dini. Journal of Telenursing (JOTING). 2(1): 61-70.
Apleys, G. A & Solomon Louis. 2018. System
of Orthopaedic and Trauma. 10th edition. New York: Taylor & Francis
Group, CRC Press.
Kurniawaty, Juni, Sudadi, dan Mohammad Pradhana Anindita.
2018. Manajemen Preoperatif pada Protokol
Enhanced Recovery After Surgery (ERAS). Jurnal Komplikasi Anastesi. 5(2):
61-72.
Luke J, dkk. 2017. The
Impact of Enhanced Recovery After Surgery (ERAS) Protocol Complience on
Morbidity from Resection for Primary Lung Cancer. Journal of Thoracic and
Cardiovaskular Surgery. 155(4) : 1843-1852.
Çelik,et.al. 2018. Asuhan Keperawatan
Pada Klien Post Op Fraktur dengan Masalah Gangguan Mobilitas Fisik di Rumah
Sakit Panti Waluya Malang. 1(1), 1–8.
Kenneth A. Egol,
Kenneth J. Koval, Joseph D. Zuckerman. 2015. Handbook of Fractures 5th Edition. New York. Wolters Kluwer.
G.
Pignot. 2019. Peran Perawat dalam Menerapkan Peningkatan
Pemulihan Setelah Operasi. Prancis : Institut Paoli Calmette.
Nurarif, Amin Huda & Hardhi Kusuma. 2015. Aplikasi Asuhan Keperawatan Berdasarkan Diagnosa Medis dan Nanda
Nic-Noc, Edisi Revisi Jilid 2. Jogjakarta : Mediaction.
Purwanto, H. 2016.
Keperawatan Medikal Bedah II.
Jakarta: Pusdik SDM Kesehatan .
Sarin,
A., Litonius, E. S., Naidu, R., Yost, C. S., Varma, M. G., & Chen, L. 2016.
Successful Implementation of an Enhanced
Recovery After Surgery Program Shortens Length of Stay and Improves
Postoperative Pain, and Bowel and Bladder Function After Colorectal Surgery.
BMC Anesthology, 1-10.
Sulistyaningsih.
2016. Gambaran Kualitas Hidup Pada Pasien
Pasca Open Reduction Internal Fixation (Orif) Ekstermitas Bawah di Poli
Ortopedi Rs Ortopedi Prof. Dr. R. Soeharso Surakarta.
Tim Pokja SDKI DPP PPNI. 2017. Standar Diagnosis Keperawatan Indonesia:
Definisi dan Indikator Diagnostik. Edisi 1. Jakarta: Dewan Pengurus PPNI.
Tim Pokja SDKI DPP PPNI. 2019. Standar Luaran Keperawatan Indonesia:
Definisi dan Hasil Keperawatan. Edisi 1. Cetakan II. Jakarta: Dewan Pengurus PPNI.
Tim Pokja SDKI DPP PPNI. 2018. Standar Intervensi Keperawatan Indonesia:
Definisi dan Tindakan Keperawatan. Edisi 1. Cetakan II. Jakarta: Dewan Pengurus PPNI.
Wang Duojun et al. 2021. Enhanced
Recovery After Surgery Pathway Reduces the Length of Hospital Stay Without
Additional Complications in Lumbar Disc Herniation Treated by Percutaneous
Endoscopic Transforaminal Discectomy. Journal of Orthopaedic Surgery and
Research. 16:461.
Yan Kang, dkk. 2019. Enhenced
Recovery After Surgery (ERAS) in Elective Intertrochanteric Fracture Patients
of Hospital Stay (LOS) Without Comprasing Functional Outcome. Journal of
Orthopaedic Surgery and Research. 14 (209): 1-7.
Yusuf, Muhammad, Teuku Yasir, dan Rovy Pratama. 2021. Penerapan Protokol Enhance Recovery After
Surgery (ERAS) pada Pasien Operasi Elektif Digestif sebagai Upaya Menurunkan
Length of Stay Pasien Pasca Pembedahan di RSUD dr. Zaenal Abidin Banda Aceh
Tahun 2019. Journal of Medical Science. 2(1): 16-20.
Zeng et al. 2020. The
Effectiveness of Self-made Modular Elestic Compression Device for Patient With
a Fracture of The Tibia and Fibula. Journal of Orthopaedic Surgery and
Research. 15: 153.
Anonim. 2022. Enhenced
Recovery After Surgery (ERAS) Program. https://health.ucsd.edu/specialties/surgery/patient-resources/Pages/ERAS.aspx.
Diakses pada 13 Mei 2022.
Johns Hopkins Medicine. 2019. Tibia
and Fibula Fractures. Online (Available) : https://www.hopkinsmedicine.org/health/conditions-and-diseases/tibia-and-fibula- fractures. Diakses pada
tanggal 14 Mei 2021
Lampiran 1
|
Nama |
Jenis kelamin |
Nomor telepon pasien |
Nomor rumah sakit |
|||
|
Tanggal masuk |
Tanggal pelepasan |
Hari-hari menginap
pasca operasi |
||||
|
Jenis operasi |
Nama dokter bedah |
Tanggal operasi |
Pendekatan bedah |
□ Terbuka □ PPNS |
||
|
Penerimaan kembali |
Ya/Tidak |
Tanggal penerimaan
kembali |
||||
|
Alasan untuk penerimaan kembali: |
||||||
|
Catatan: |
||||||
|
Fase pra operasi |
||||||
|
Pendidikan dan konseling ERAS |
||||||
|
Puas |
Status lengkap |
Tanda tangan |
Catatan |
|||
|
Keuntungan ERAS |
Ya/Tidak |
|||||
|
Metode penilaian untuk pengendalian rasa sakit (NRS) |
Ya/Tidak |
|||||
|
Arti latihan pernapasan |
Ya/Tidak |
|||||
|
Informasi tentang saluran pembuangan dada |
Ya/Tidak |
|||||
|
Penilaian dan tindakan spesialis |
||||||
|
Evaluasi jalan napas |
Risiko
tinggi/normal |
□ Latihan
pernapasan □ Pelatihan jalan
cepat □ Latihan aerobik
(tungkai bawah dan / atau atas) □ Walk/stair
training |
||||
|
Inhalasi atomisasi |
Rutin/risiko tinggi |
|||||
|
Asap |
Ya/Tidak |
|||||
|
Berhenti merokok |
Ya/Tidak |
|||||
|
Tanggal berhenti merokok |
____day |
|||||
|
Tes tangga (berjalan tiga tangga tangga) |
Ya/Tidak |
Tidak dapat
berjalan tiga tangga (tes tangga) harus secara ketat dirujuk ke fisioterapis
untuk program rehabilitasi yang lebih intensif. |
||||
|
Penilaian penyerahan pasien |
Barthel: skor |
|||||
|
Penilaian VTE |
Skor kambing |
≥5, lihat ahli
bedah profilaksis
farmakologis □ □ Profilaksis
mekanis |
||||
|
Skrining risiko nutrisi |
Skor NRS2002 |
≥3, lihat ahli
bedah □ Suplemen nutrisi
oral |
||||
|
Penilaian PONV |
Ya/Tidak |
Mengacu pada
anestesi |
||||
|
Penilaian keadaan kecemasan |
Ya/Tidak |
Lihat psikolog |
||||
|
Penilaian gejala prostat |
Skor IPSS |
≥8, lihat ahli
bedah |
||||
|
Persiapan pra operasi |
||||||
|
Puas |
Status lengkap |
Tanda tangan |
Catatan |
|||
|
Persiapan kulit |
Ya/Tidak |
|||||
|
Persiapan usus |
Ya/Tidak |
Pasien dengan tidak
buang air besar selama lebih dari tiga hari |
||||
|
Cairan bening 400 mL sampai dua jam sebelum anestesi |
Ya/Tidak |
|||||
|
Perawatan mulut: Sikat gigi setiap enam jam dengan obat kumur
antiseptik bebas alkohol, sampai dua jam sebelum anestesi |
Ya/Tidak |
|||||
|
Kurangi fenobarbitone sebelum operasi. |
Ya/Tidak |
|||||
|
Fase intraoperatif |
||||||
|
Waktu anestesi (menit) |
Perdarahan volume (mL) |
Anestesi metode |
□ Anestesi umum anestesi epidural □ |
|||
|
Puas |
Status lengkap |
Tanda tangan |
Catatan |
|||
|
Profilaksis antibiotik Pra operasi 30 menit |
Ya/Tidak |
|||||
|
Metode bedah yang tepat dan desain sayatan rasional |
Ya/Tidak |
□ Terbuka □ PPNS □ PPNS dibuka |
||||
|
Rejimen analgesik multimoda |
Ya/Tidak |
|||||
|
Pemanasan intraoperatif |
Ya/Tidak |
|||||
|
Manajemen likuid berorientasi tujuan |
Ya/Tidak |
|||||
|
Pencegahan VTE |
Ya/Tidak |
|||||
|
Ventilasi volume pasang surut rendah intraoperatif |
Ya/Tidak |
|||||
|
Fase pasca operasi |
||||||
|
Puas |
Status lengkap |
Tanda tangan |
Catatan |
|||
|
Hari operasi |
||||||
|
Manajemen cair (mL) |
□ 500 □ 1000 □ 1500 □ 2000 mL |
|||||
|
Pemanasan pasca operasi |
Ya/Tidak |
|||||
|
Pemberian makan lebih awal Minum air setelah bangun tidur, dan berikan semi-cair jika tidak ada
yang abnormal. Lanjutkan diet normal pada hari pertama setelah operasi |
Ya/Tidak |
|||||
|
Fisioterapi pernapasan |
Ya/Tidak |
|||||
|
Mobilisasi awal |
Tungkai bawah dan
atas |
|||||
|
Rejimen analgesik multimoda (NRS ≤ 4) |
□ PCA □ Blok Interkostal NSAID □ □ Acetaminophen |
|||||
|
Pencegahan retensi dahak |
Ya/Tidak |
|||||
|
Tabung drainase |
tabung pembuangan
dada □ □ Kateter urin |
|||||
|
Pencegahan delirium |
Skor CAM |
Lihat dokter bedah |
||||
|
Hari pasca operasi 1 |
||||||
|
Fisioterapi pernapasan |
Ya/Tidak |
|||||
|
Diet normal |
Ya/Tidak |
|||||
|
Mempromosikan mobilisasi |
□ Tungkai bawah dan
atas □ Duduk di kursi
(hingga dua jam) □ Walk_________m |
|||||
|
Rejimen analgesia multimoda (NRS ≤ 4) |
□ PCA □ Blok Interkostal NSAID □ □ Acetaminophen |
|||||
|
Pencegahan retensi dahak |
Ya/Tidak |
|||||
|
Tabung drainase |
tabung pembuangan
dada □ □ Kateter urin |
|||||
|
Pencegahan delirium |
Skor CAM |
≥ skor 2, lihat
ahli bedah |
||||
|
Pencegahan VTE |
profilaksis farmakologis
□ □ Profilaksis
mekanis |
|||||
|
Hari pasca operasi 2 |
||||||
|
Fisioterapi pernapasan |
Ya/Tidak |
|||||
|
Mempromosikan mobilisasi |
□ Duduk di kursi
(hingga dua jam) □ Walk_________m |
|||||
|
Rejimen analgesia multimoda (NRS ≤ 4) |
□ PCA □ Blok Interkostal NSAID □ □ Acetaminophen |
|||||
|
Pencegahan retensi dahak |
Ya/Tidak |
|||||
|
Tabung drainase |
tabung pembuangan
dada □ □ Kateter urin |
|||||
|
Pencegahan delirium |
Skor CAM |
≥ skor 2, lihat
ahli bedah |
||||
|
Pencegahan sembelit |
Ya/Tidak |
|||||
|
Pencegahan VTE |
profilaksis
farmakologis □ □ Profilaksis
mekanis |
|||||
|
Hari pasca operasi 3 |
||||||
|
Fisioterapi pernapasan |
Ya/Tidak |
|||||
|
Mempromosikan mobilisasi |
□ Duduk di kursi
(hingga dua jam) □ Walk_________m |
|||||
|
Rejimen analgesia multimoda (NRS ≤ 4) |
□ PCA □ Blok Interkostal NSAID □ □ Acetaminophen |
|||||
|
Pencegahan retensi dahak |
Ya/Tidak |
|||||
|
Tabung drainase |
tabung pembuangan
dada □ □ Kateter urin |
|||||
|
Pencegahan delirium |
Skor CAM |
≥ skor 2, lihat
ahli bedah |
||||
|
Pencegahan sembelit |
Ya/Tidak |
|||||
|
Pencegahan VTE |
profilaksis
farmakologis □ □ Profilaksis
mekanis |
|||||
|
Saran debit |
Ya/Tidak |
|||||
|
Hari pasca operasi 4 |
||||||
|
Fisioterapi pernapasan |
Ya/Tidak |
|||||
|
Mempromosikan mobilisasi |
□ Duduk di kursi
(hingga dua jam) □ Walk_________m |
|||||
|
Rejimen analgesia multimoda |
□ PCA □ Blok Interkostal NSAID □ □ Acetaminophen |
|||||
|
Pencegahan retensi dahak |
Ya/Tidak |
|||||
|
Tabung drainase |
tabung pembuangan
dada □ □ Kateter urin |
|||||
|
Pencegahan sembelit |
Ya/Tidak |
|||||
|
Pencegahan VTE |
profilaksis
farmakologis □ □ Profilaksis
mekanis |
|||||
|
Penilaian kesiapan discharge |
Skor RHDS |
|||||
|
Keluar dari rumah sakit setelah seminggu |
||||||
|
Tindak lanjut telepon |
||||||
|
Alasan keterlambatan pemulangan: |
||||||
|
Komplikasi |
Kondisi pengobatan |
Komplikasi |
Kondisi pengobatan |
|||
|
Perdarahan |
Chylothorax |
|||||
|
Infeksi sayatan |
Fistula
bronchopleural |
|||||
|
Infeksi intrathoracic |
Aritmia |
|||||
|
Infeksi paru-paru |
Gagal jantung |
|||||
|
Atelektasis paru |
VTE (DVT/PE) |
|||||
|
Edema paru |
Kebocoran pleura |
|||||
|
Kematian |
||||||




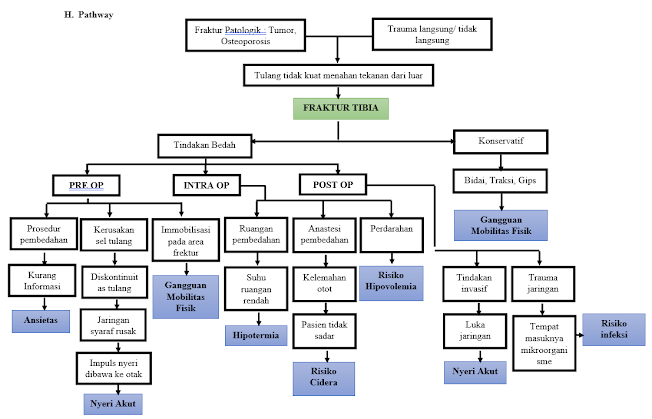

Tidak ada komentar:
Posting Komentar